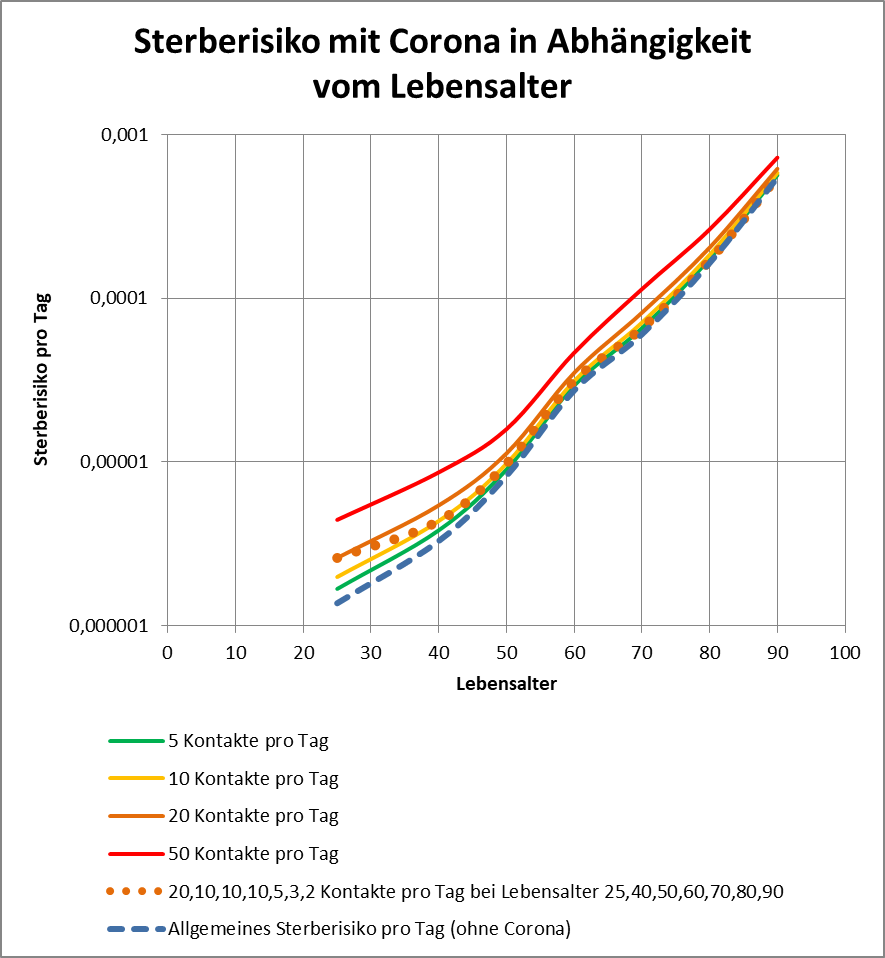
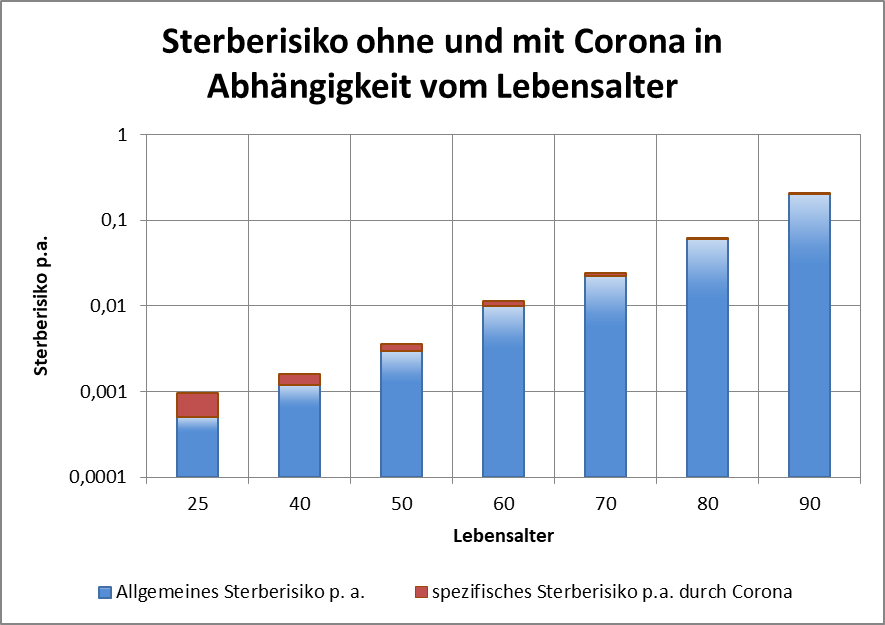
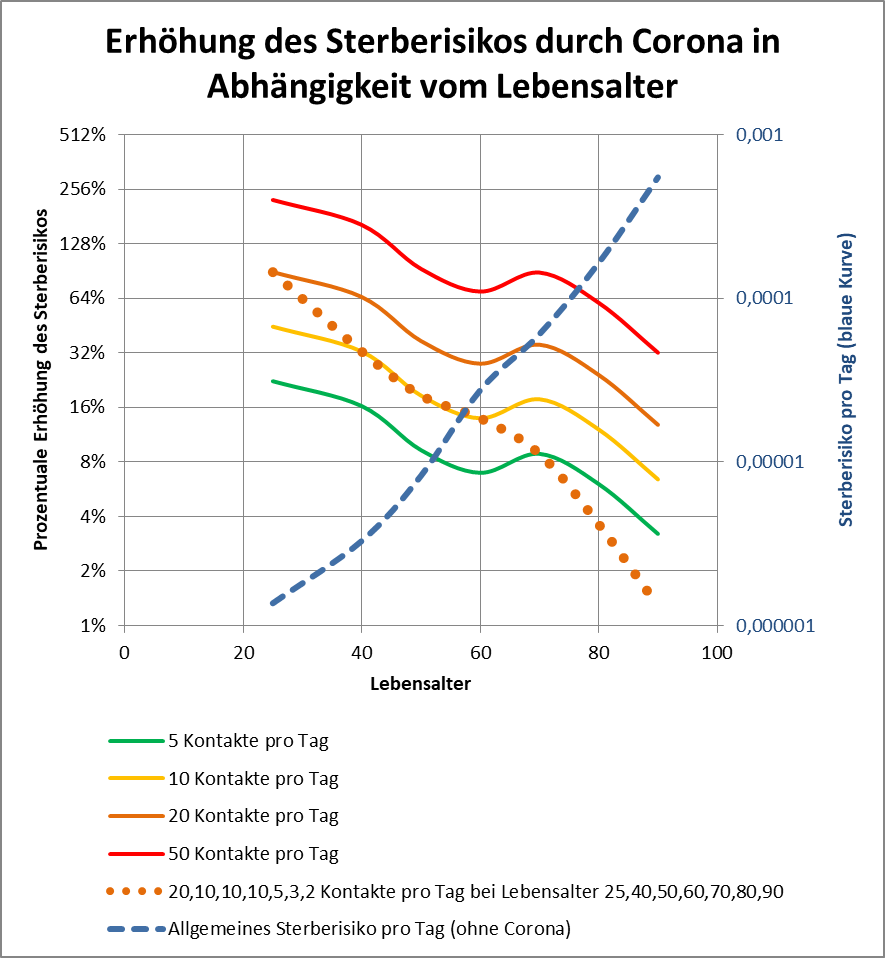
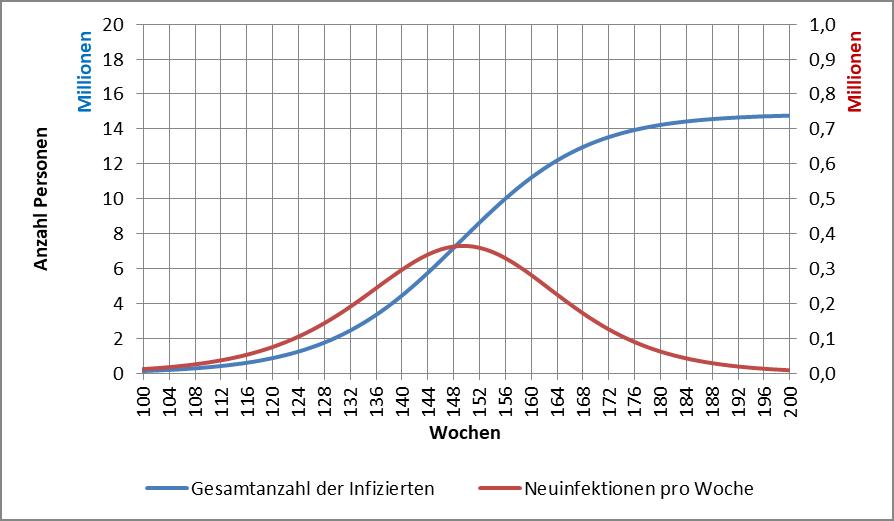
Für die Politik und die Medien ist die Corona-Pandemie spätestens seit März d. J. das nahezu alles dominierende Thema. Die Gefährlichkeit des Coronavirus stand von Anfang an außer Frage. Deshalb haben die Länder und der Bund im März und April unter fachkundiger Beratung von Virologen und Medizinern schnell drastische Maßnahmen zur Abwendung eines Kollapses des Gesundheitssystems verfügt und einen „Lockdown“ der Wirtschaft und des öffentlichen Lebens beschlossen. Das schien damals die einzige Möglichkeit zu sein, die exponentielle Verbreitung des Virus einzudämmen. Ein richtig harter Lockdown war es nicht, eher ein halbherziger. Obwohl das Virus bereits im November 2019 in China erstmals aufgetaucht war, wusste auch die Wissenschaft zu Beginn des Jahres 2020 noch sehr wenig über das Virus und seine Verbreitungswege. Deswegen war es richtig, vorsorgliche Maßnahmen zu treffen. Besser noch wäre es gewesen, den Lockdown mit größerer Konsequenz durchzuführen.
Nach nahezu täglichen, dramatische Szenarien heraufbeschwörenden Corona-Sondersendungen in ARD und ZDF, war die Mehrheit der Bevölkerung sehr schnell von der Bedrohung durch das Coronavirus überzeugt und stützte den Kurs der Regierung. Mit leichten Einschränkungen gilt das noch heute.
Kritik am Corona-Kurs
Von Anfang an meldeten sich indessen auch Kritiker zu Wort. Den einen waren die Maßnahmen nicht hart und konsequent genug, den anderen gingen sie zu weit, weil sie in vielen Lebensbereichen wirtschaftliche Existenzen zu vernichten drohen. Eine Minderheit von vielleicht 10 – 20 % lehnt die politischen Maßnahmen aus unterschiedlichen Beweggründen heraus vollends ab. Darunter sind Menschen, die ernstliche Sorge um Ihre demokratischen Freiheitsrechte haben. Wieder andere, die gute Gründe zur Relativierung der Corona-Pandemie ins Feld führen und von der Politik zielgenaue und verhältnismäßige Maßnahmen einfordern. Es gibt aber auch eine nennenswerte Zahl von Wirrköpfen, die sich selbst als „Querdenker“ bezeichnen, dabei aber noch nicht einmal das „Geradeausdenken“ in hinreichendem Maße beherrschen. Wohlgemerkt, das trifft nicht pauschal auf alle „Querdenker“ zu. Dennoch: Die sogenannten Querdenker lehnen die verfügten politischen Maßnahmen rundweg ab. Sie halten das Coronavirus i. W. für harmlos und die Maßnahmen daher schlichtweg für unnötig und schädlich.
Wie fast immer, liegt die Wahrheit in der Mitte. Weder gibt es einen Grund, Katastrophenszenarien heraufzubeschwören, noch darf man die vom Coronavirus ausgehende Gefahr kleinreden.
Wie hoch ist das Risiko?
Unabhängig davon gab und gibt es auch unterschiedliche Einschätzungen zur tatsächlichen Gefährlichkeit des Coronavirus. Einwände kommen dabei nicht nur von „Verschwörungstheoretikern“. Auch eine Minderheit von Medizinern und Virologen gehört dazu, darunter der weltweit renommierteste Epidemiologe, John Ioannidis von der Stanford University. Nach Ioannidis, der dazu eine Reihe von Metastudien ausgewertet hat, liegt die globale Sterblichkeit (Letalität) quer über alle Altersgruppen bei 0,23%. Demnach würde also einer von 450 Infizierten versterben. Das klingt tatsächlich nicht allzu bedrohlich und liegt in der Größenordnung der Letalität einer starken Grippewelle. Indessen ist die Sterblichkeit sehr stark vom Alter der Infizierten und von eventuellen Vorerkrankungen abhängig. Menschen mit Herzerkrankungen, Diabetiker, Raucher, Übergewichtige und alle mit vorgeschädigten Lungen (z.B. aufgrund von Smog) tragen generell ein höheres Risiko.
Betrachten wir im Folgenden die Fakten zu den Infektionszahlen und der resultierenden Sterblichkeit in Deutschland. Per 1. Dezember 2020 gibt es nach Angaben des RKI kumuliert knapp 1,06 Mio. Infizierte (genau 1.057.192), davon sind 16.701 Personen „an oder mit“ Corona verstorben. Daraus können wir leicht eine pauschale Letalität von 1,58% bestimmen. Demnach verstirbt einer von 63 Infizierten. Das ist gewiss nicht wenig und liegt signifikant über der Sterblichkeit der gewöhnlichen Influenza.
Suche nach den richtigen Maßnahmen
Sind also die Maßnahmen der Politik berechtigt? Ist die Corona-Pandemie gar „die größte Herausforderung seit dem zweiten Weltkrieg“, wie Bundeskanzlerin Merkel das formuliert hat? – Letzteres ist definitiv einige Hausnummern zu hoch gegriffen und darf als Beispiel für einen Kakophemismus gelten, also das Gegenteil einer beschönigenden Darstellung. Nur wer diese oberflächliche Faktenanalyse bereits für eine hinreichende Daten- und Entscheidungsgrundlage hält, kann die getroffenen Lockdown-Maßnahmen für sinnvoll und zielführend erachten.
Ebenso wenig wie die absoluten Infektionszahlen erweist sich also auch die o.g. pauschale Letalitätsrate als ungeeignete Messlatte. Wir brauchen mindestens eine differenzierte Betrachtung nach Altersgruppen.
Mortalität
Die Mortalität ist der relative Anteil der an einer bestimmten Krankheit Verstorbenen bezogen auf die Gesamtheit der Bevölkerung oder bezogen auf eine bestimmte Personengruppe (z.B. Menschen eines gegebenen Alters oder die Bevölkerung in einer Region). Beispiel 1: 150 von 1 Million Einwohnern eines Landes sterben infolge einer COVID-19-Erkrankung. Dies entspricht einer (Corona- bzw. COVID-19) Mortalität von 150/1.000.000 = 0,015%. Beispiel 2: 100 von 200.000 Menschen in der Altersgruppe 80+ sterben infolge einer COVID-19-Erkrankung. Dies entspricht einer spezifisch gruppenbezogenen (Corona- bzw. COVID-19) Mortalität von 100/200.000 = 0,5%.
Letalität
Die Letalität ist der relative Anteil der Verstorbenen bezogen auf die Gesamtheit der Infizierten oder die Gesamtheit der Infizierten einer bestimmten Personengruppe. Beispiel 1: 10.000 Personen sind infiziert, davon versterben 150. Dies entspricht einer Letalität von 150/10.000 = 1,5%. Beispiel 2: 2.000 Personen in der Altersgruppe 80+sind infiziert, davon versterben 100. Dies entspricht einer gruppenbezogenen Letalität von 100/2.000 = 5%.
Mortalität und Letalität im Vergleich
Der Unterschied zwischen Mortalität und Letalität besteht darin, dass sich die erste Zahl auf die Gesamtheit der definierten Personengruppe bezieht (Anzahl der Verstorbenen geteilt durch Anzahl der Infizierten bzw. Kranken inklusive Anzahl der Gesunden), während der zweite Wert ausschließlich auf die Untermenge der infizierten Personen abstellt (Anzahl der Verstorbenen geteilt durch Anzahl der Infizierten exklusive Anzahl der Gesunden).
Die Letalität ist somit ein Maß für die Gefährlichkeit einer Infektion bei gegebener Leistungsfähigkeit des Gesundheitssystems und gegebenem Gesundheitszustand des betreffenden Personenkreises. Maßnahmen zum Infektionsschutz haben in erster Näherung keine Auswirkungen auf die Letalität (indirekt aber schon, wenn z.B. besonders gefährdete Gruppen infiziert werden und dadurch die Letalität steigt).
Dagegen misst die Mortalität darüber hinaus das Infektions- bzw. Erkrankungsrisiko. In Bezug auf Corona steckt in der Maßzahl der Mortalität somit auch die Wirksamkeit von Schutzmaßnahmen. Je wirksamer der Infektionsschutz, desto kleiner die Anzahl der Infizierten und demzufolge desto geringer die Mortalität. Verkürzt kann man das in folgender Formel zusammenfassen:
Mortalität = Infektionsrisiko * Letalität
Bei 100%-iger Wirksamkeit der Schutzmaßnahmen ist das Infektionsrisiko = 0 und somit die spezifische Mortalität ebenfalls 0. Ohne Schutzmaßnahmen oder mit wenig effektiven Schutzmaßnahmen liegt das Infektionsrisiko in Abhängigkeit von individuellen Faktoren (z.B. Kontakthäufigkeit, Kontaktdauer, Kontaktintensität) irgendwo zwischen 0 und 100%. Im Extremfall, wenn alle Personen der relevanten Bezugsgruppe infiziert sind, ist die Mortalität gleich der Letalität.
Was sind die richtigen Maßnahmen?
Nach dem Vorstehenden kann man die Todesfallzahlen auf zweierlei Weise niedrig halten: 1. Durch die Vermeidung von Infektionen. 2. Durch effektive medizinische Behandlung. Keine Frage, besser ist es allemal, Infektionen ganz zu vermeiden. Dabei kommt es aber darauf an, die Infektionsschutzmaßnahmen dort anzusetzen, wo sie z.B. im Hinblick auf die Reduzierung der Sterbefälle die größtmögliche Wirkung entfalten. Pauschal auf die Gesamtbevölkerung abzielende halbherzige Maßnahmen wie im „Lockdown light“ sind eher ineffektiv, weil sie die große Anzahl der eher wenig gefährdeten Jüngeren unter 60 genauso behandeln, wie die sehr viel stärker bedrohte Personengruppe der über 80-Jährigen.
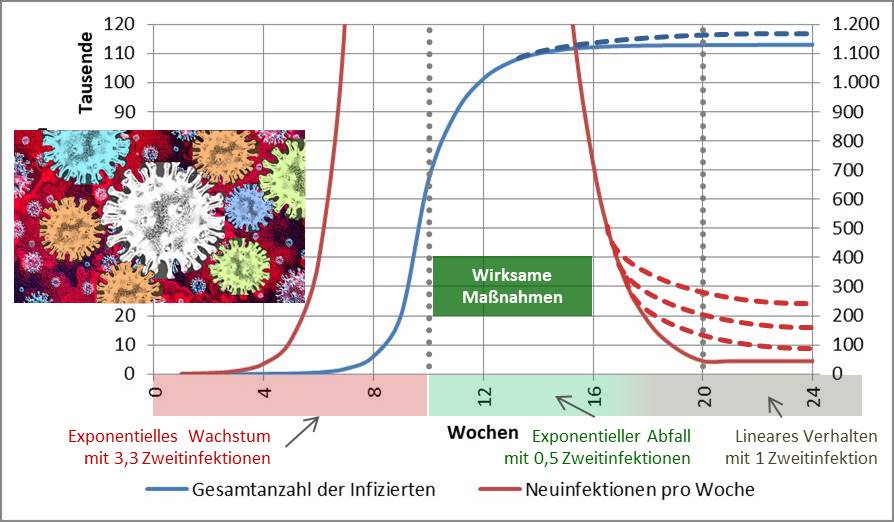
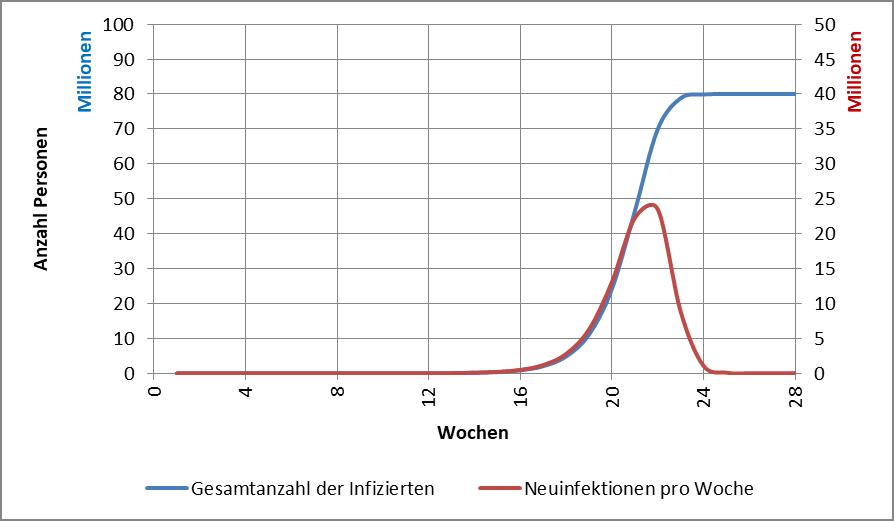
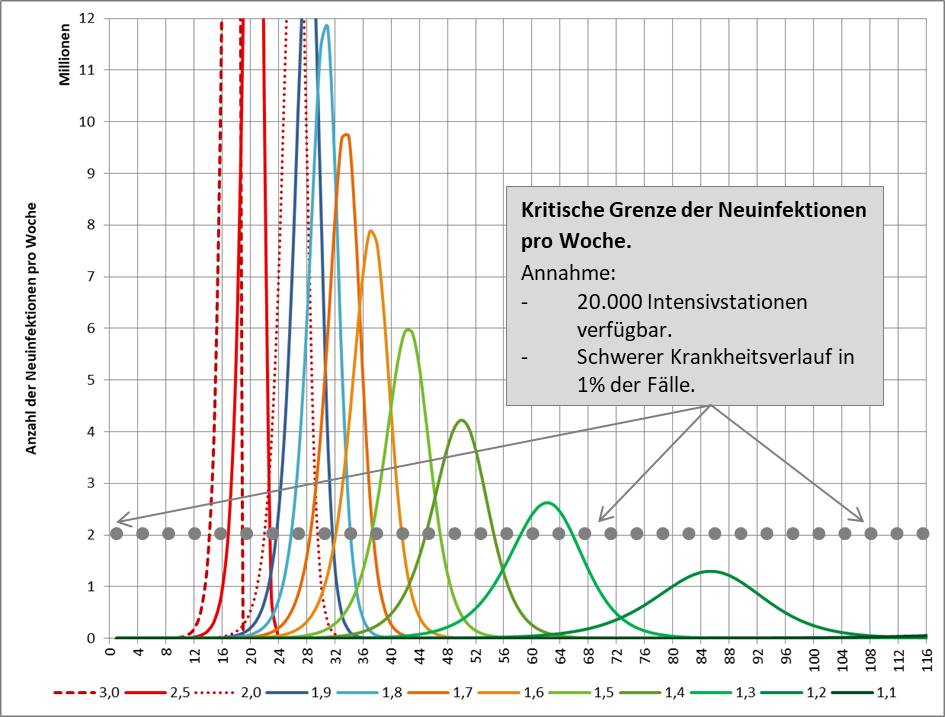
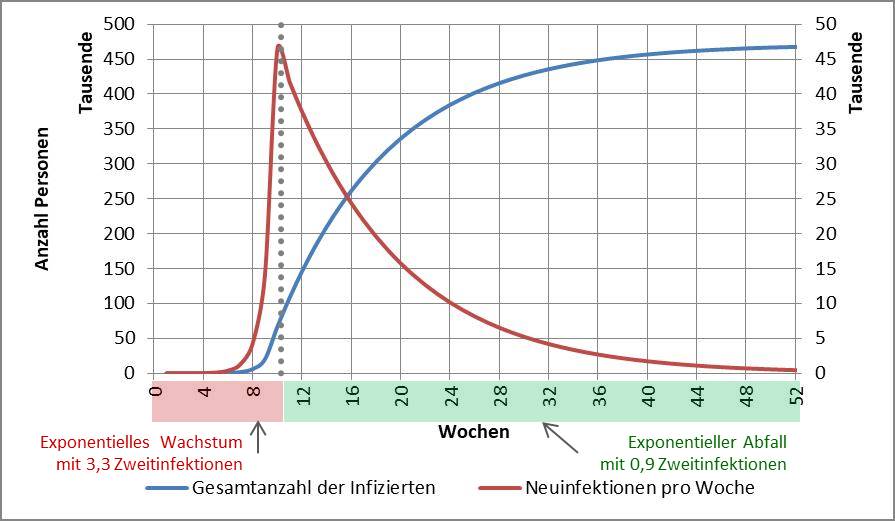
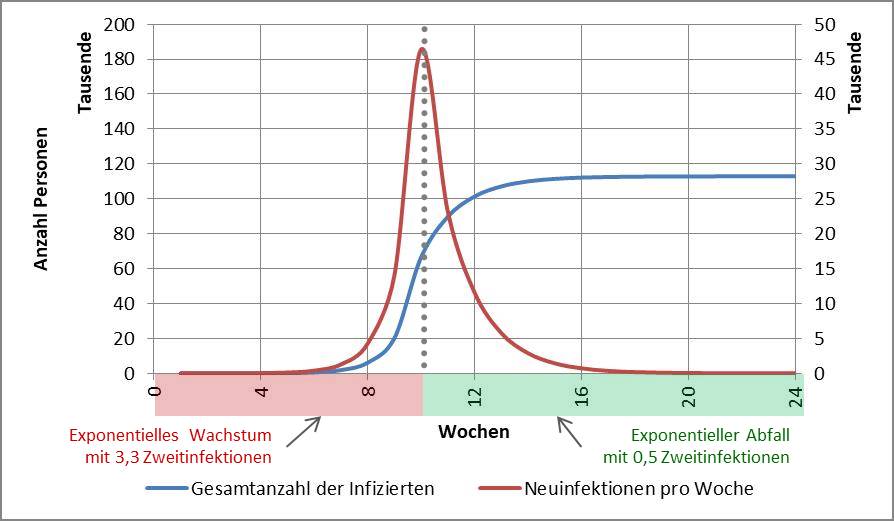
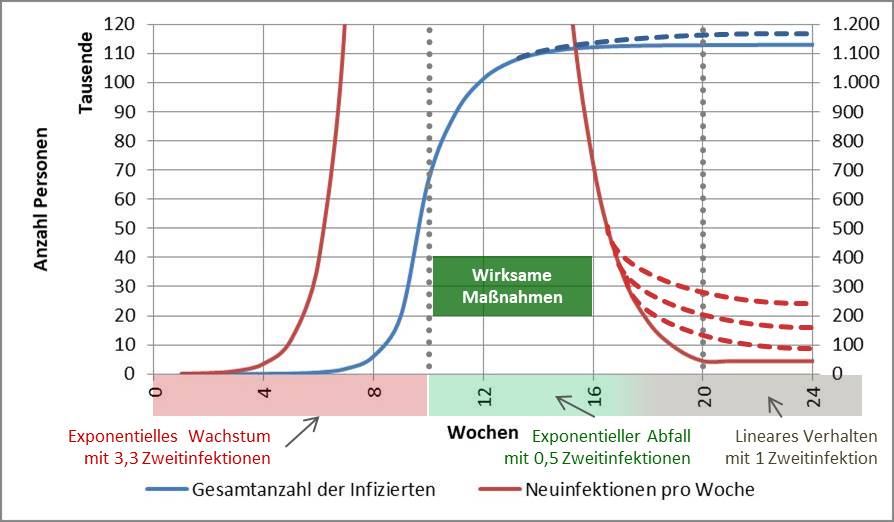
Wenn man die Infektionszahlen durchgreifend reduzieren will, so dass auch die besonders gefährdeten Altersgruppen 80+ und 60-79 schnell davon profitieren, dann geht das nur mit einem harten Lockdown. Dieser muss so lange dauern, bis die Reproduktionszahl (R-Wert) stabil auf einem Wert deutlich unter 1 verharrt, am besten bei 0,5 bis 0,7. Das ist voraussichtlich nach etwa 3 Wochen der Fall. In der Folge muss der R-Wert dauerhaft unter 1, besser unter 0,9 bleiben. Dafür könnte eine Variante des „Lockdown light“ ausreichen. Für die generelle Diskussion zur Modellbildung s. [27].
Analyse des Datenstandes: Infizierte und Todesfälle
Im Folgenden analysieren wir den Datenstand im gegenwärtigen „Lockdown light“ per 01.12.2020.
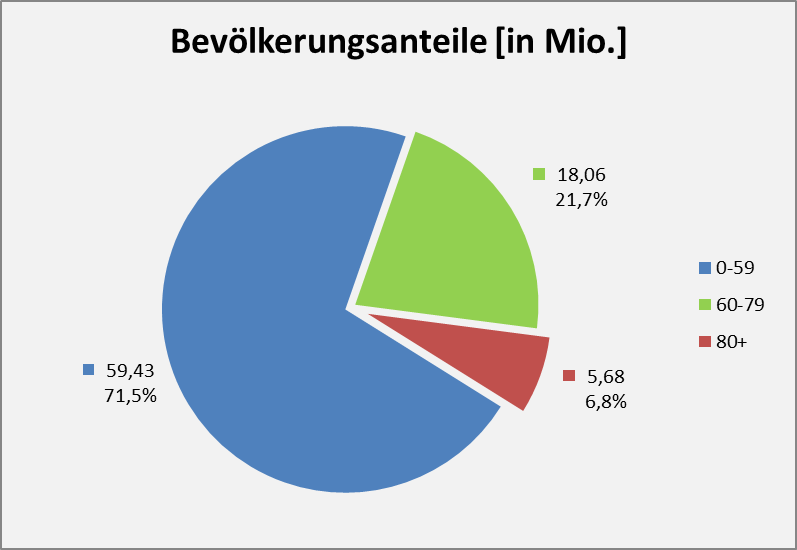
Abbildung 1: Bevölkerungsanteile pro Altersgruppe (2019). Beispiel: 5,68 Mio. bzw. 6,8% der Menschen sind in der Altersgruppe 80 und darüber.
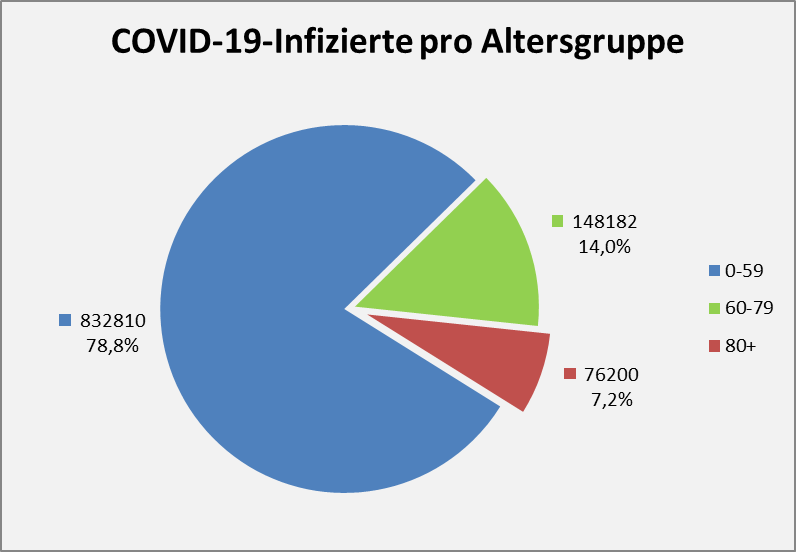
Abbildung 2: COVID-19-Infizierte pro Altersgruppe. Per 01.12.2020 waren insgesamt 1.057.192 Menschen infiziert.
Der Anteil der Infizierten in der Altersgruppe 80+ liegt bei 7,2%. Für die Altersgruppe 0-59 haben wir 1.401 Infizierte pro 100.000 Personen. Bei den 60-79-Jährigen ist dies mit 820 Infizierten pro 100.000 Personen signifikant geringer ausgeprägt. Auffallend ist, dass die Altersgruppe 80+ der besonders gefährdeten Menschen wiederum einen deutlich erhöhten Infektionsanteil aufweist (1.341 Infizierte pro 100.000 Personen). Dieser Wert ist fast so hoch wie in der Gruppe der 0-59-Jährigen. Die Zahl liegt sogar über dem Durchschnittswert für die Gesamtbevölkerung (1.271 Infizierte pro 100.000 Einwohner).
Im Folgenden werden die Bevölkerungsanteile und die Infektionszahlen einander gegenübergestellt (s. Abb. 3).
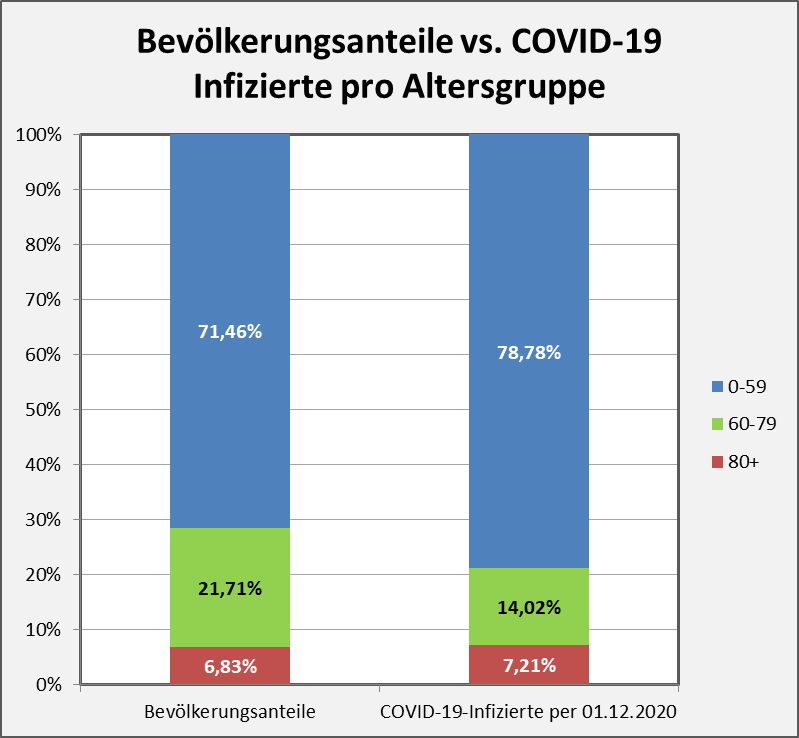
Abbildung 3: Bevölkerungsanteile vs. COVID-19 Infizierte pro Altersgruppe. Der Gegenüberstellung entnimmt man, dass die 0-59-Jährigen und die Menschen in der die Altersgruppe 80+ überproportional häufig infiziert sind (10% bzw. 5% über dem Durchschnitt). Bei den 60-79-Jährigen ist der Anteil der Infizierten signifikant geringer (14,02/21,71 ≈ 65%, d.h., 35% unter dem Durchschnitt).
Die Darstellung in Abb. 3 macht klar, dass die besonders gefährdete Personengruppe der Über-80-Jährigen durch die verfügten Schutzmaßnahmen nicht in dem Maße vor Infektionen geschützt wird, wie dies angesichts des erhöhten Sterberisikos nötig wäre. Wir werden gleich sehen, welche fatale Auswirkung dies auf die Todesfallzahlen hat. Eine der möglichen Ursachen werden wir weiter unten näher beleuchten. Auf der anderen Seite hat zumindest die Altersgruppe der 60-79-Jährigen ein nennenswert geringeres Infektionsrisiko mit positiver Auswirkung auf die Todesfallzahlen. Der Grund dafür könnte darin bestehen, dass sich die Menschen dieser Gruppe des grundsätzlichen Ansteckungsrisikos äußerst bewusst sind und sich proaktiv selbst schützen. Die Altersgruppe 0-59 hat mehr Kontakte und daher auch ein höheres Infektionsrisiko.
Eher geringer sind die Kontaktzahlen wohl in der Altersgruppe 80+, indessen haben viele Menschen in diesem Alter aufgrund von Pflegebedürftigkeit (häuslich oder stationär im Heim) nicht mehr die volle Kontrolle über ihr eigenes Leben und können sich nicht effektiv schützen, daher die überdurchschnittliche Infektionszahl im Vergleich zum Bevölkerungsanteil. Dieser Missstand schlägt sich unmittelbar auf die Todesfallzahlen nieder. In Abb. 4 sind die entsprechenden Werte bezogen auf 100.000 Einwohner dargestellt.
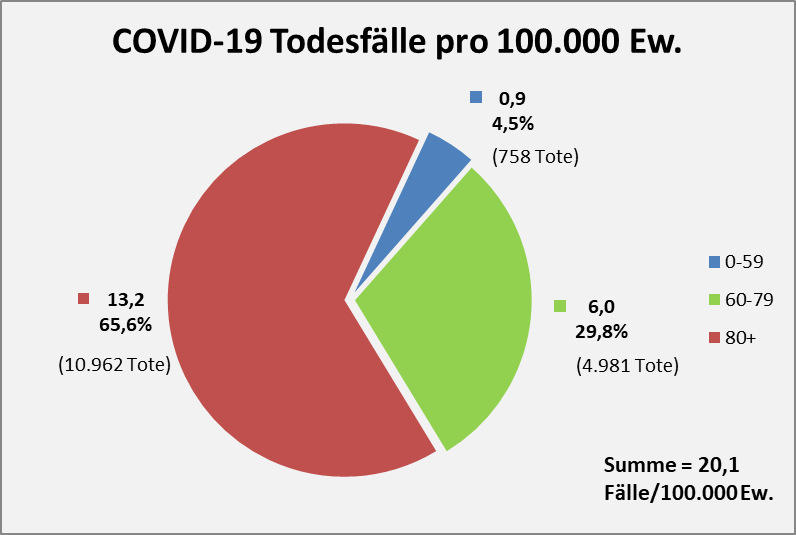
Abbildung 4: COVID-19 Todesfälle pro Altersgruppe. Per 01.12.2020 waren kumulativ 16.701 Menschen „an oder mit“ COVID-19 verstorben.
Der Anteil der Sterbefälle in der Altersgruppe 80+ liegt bei 65,6%. Nur 758 bzw. 4,5% der Toten sind der Altersgruppe 0-59 zugeordnet. Dies entspricht einer Inzidenz von 0,9 Fällen pro 100.000 Einwohner verglichen mit 13,2 Fällen in der Altersgruppe 80+ und weniger halb so viel (6,0) in der Altersgruppe 60-79, die indessen mehr als 3-mal mehr Menschen zählt als die Altersgruppe 80+. Es zeigt sich hier schon, dass die Altersgruppe 80+ ungenügend geschützt wird.
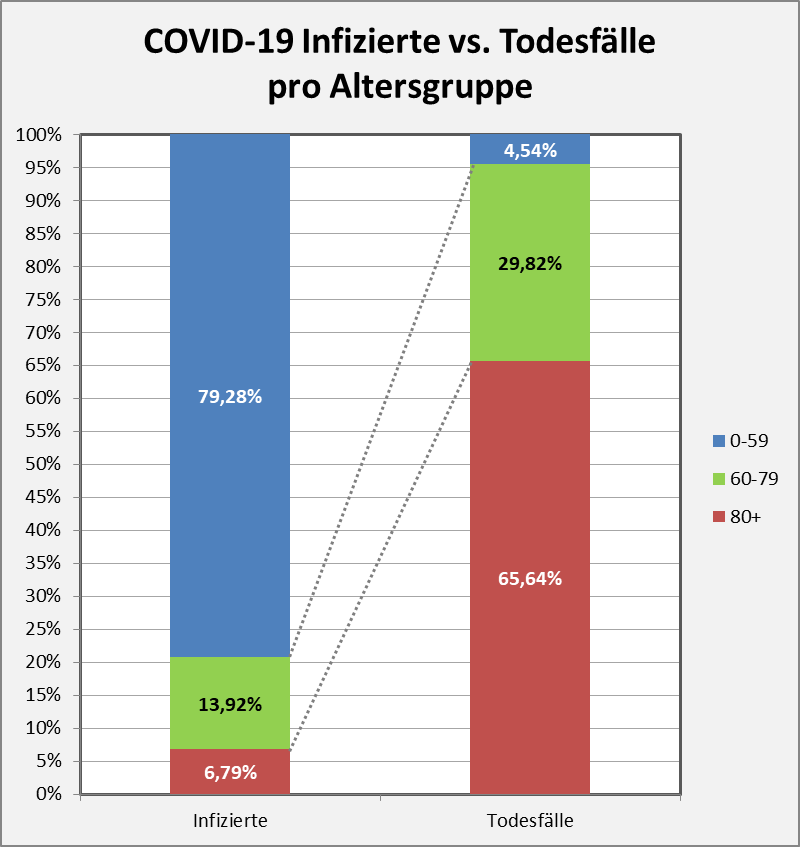
Abbildung 5: COVID-19 Infizierte vs. Todesfälle pro Altersgruppe. In dieser Gegenüberstellung fällt sofort die extreme Asymmetrie zwischen den Infektionszahlen und den Todesfallzahlen pro Altersgruppe ins Auge.
Auf ca. 79% der Infizierten in der Altersgruppe 0-59 fallen nur etwa 4,5% der an COVID-19 Verstorbenen (1,28 Tote pro 100.000 Personen in der Altersgruppe). Weitere 30% der Todesfälle kommen aus der Gruppe der 60-79-Jährigen, die 14% der Infizierten stellen (27,5 Tote pro 100.000 Personen in der Altersgruppe). Fast Zweidrittel (65,64%) der Toten treten auf in der Altersgruppe 80+, die indessen weniger als 7% der Infizierten stellen (193 Tote pro 100.000 Personen in der Altersgruppe).
Analyse des Datenstandes: COVID-19-Mortalität
Die beiden Säulen in Abb. 5 machen transparent, dass die im Vergleich relativ geringe Anzahl an Infizierten aus der Altersgruppe 80+ dennoch die Sterbefälle dominieren. Man kann dies noch klarer aufzeigen durch die Bezugnahme auf die entsprechenden Bevölkerungsanteile. Dies wird in der nachfolgenden Grafik als spezifische Mortalität pro 100.000 Personen der Altersgruppe demonstriert.
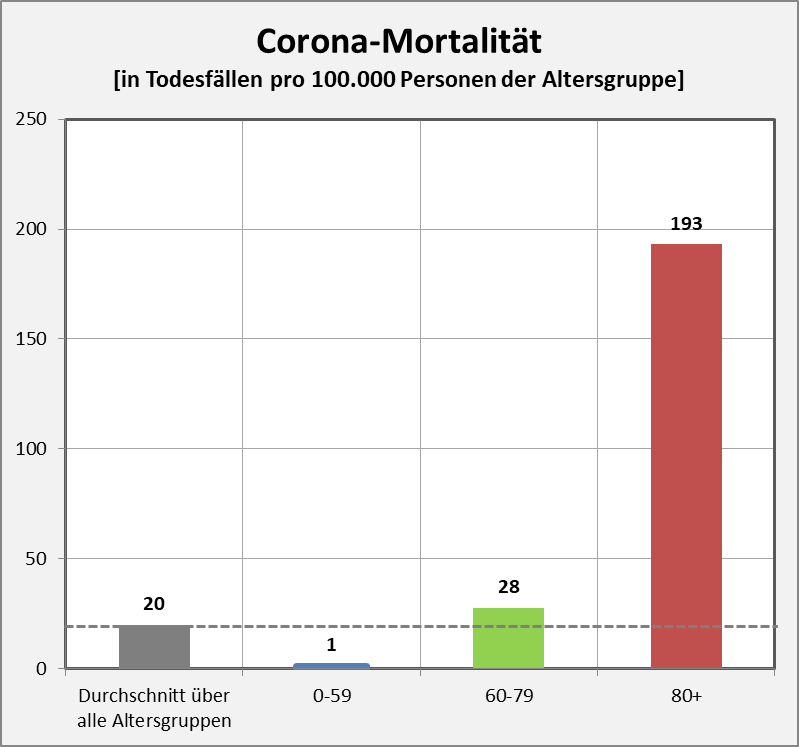
Abbildung 6: Spezifische COVID-19 Mortalität nach Altersgruppen per 01.12.2020. Man beachte, dass hier die spezifische Mortalität bezogen auf die Personenzahl der betreffenden Altersgruppe aufgetragen ist. Die gestrichelte Linie markiert die durchschnittliche Mortalität über alle Altersgruppen (Rubrik ganz links).
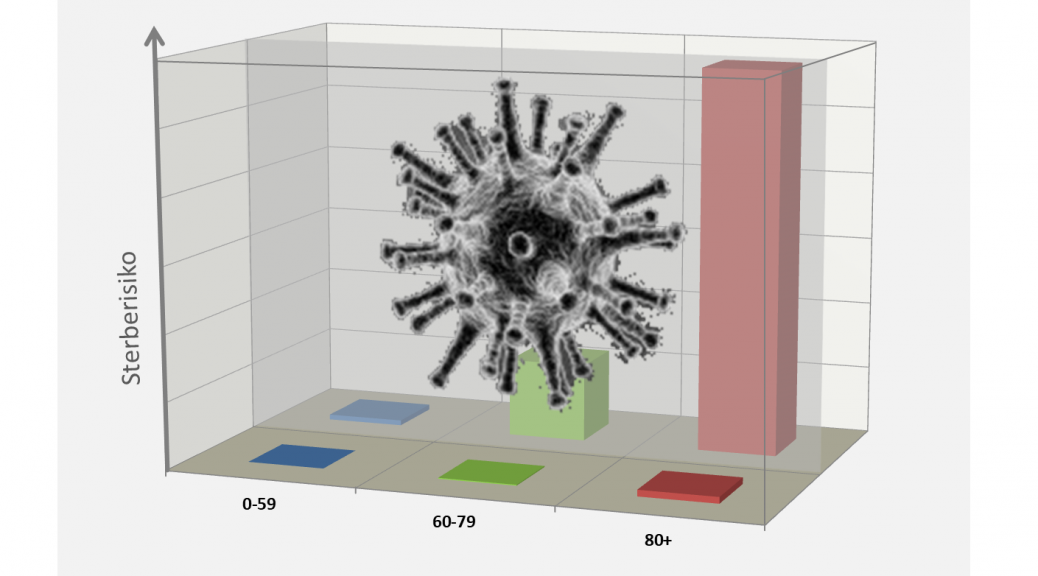
Der vorstehenden Abb. 6 entnimmt man direkt, wie stark die betrachteten Altersgruppen in unterschiedlicher Weise vom Virus betroffen sind und in der Folge die Fallzahlen treiben. Die Altersgruppe 80+ sticht mit einer Mortalität von 193 Todesfällen pro 100.000 Personen derselben Altersgruppe heraus. Vergleicht man die Inzidenzen, so sieht man z.B., dass Individuen in der Altersgruppe 80+ fast 200-mal stärker gefährdet sind als solche der Altersgruppe 0-59. In der Konsequenz registrieren wir damit für die Altersgruppe 80+ eine fast 200-mal höhere individuelle COVID-19-Sterbewahrscheinlichkeit als für die Altersgruppe 0-59. Die Darstellung macht klar, dass die Reduzierung der Todesfallzahlen genau an dieser Stelle ansetzen muss, weil die Falldichte in dieser Gruppe mit Abstand am größten ist.
Es ist wichtig, den Unterschied zwischen dem Kreisdiagramm nach Abb.4 und der Darstellung nach Abb. 6 zu erkennen. Im ersteren Fall sind die Todesfälle der Altersgruppe bezogen auf die Gesamtbevölkerung dargestellt. Es wird also aufgezeigt, welche Altersgruppe wie stark zur gesamten Todesfallzahl beiträgt. Da die Gruppen unterschiedlich groß sind ist damit noch nichts über den Pro-Kopf-Beitrag gesagt. Diese Info, also das individuelle Sterberisiko in den Altersgruppen findet sich in Abb. 6.
Die größte Sensitivität zur Reduzierung der Todesfallzahlen besteht offensichtlich dort, wo der Pro-Kopf-Beitrag zu den Inzidenzen am höchsten ist. Das ist die Altersgruppe 80+ und deshalb muss auch dort der Stellhebel ansetzen. Wenn man es schafft, 100.000 Menschen aus der Altersgruppe 0-59 infektionsfrei zu halten, senkt man damit die Todesfallzahl summarisch um 1. Die gleiche Anzahl infektionsfreier Menschen in der Altersgruppe 80+ reduziert die Fallzahl statistisch bereits um 193 Tote.
Nach Abb. 6 ist es unabweisbar, dass die Fokussierung auf die summarischen Infektionszahlen im Hinblick auf die Eindämmung der Todesfälle wenig, bis nichts bringt, weil dadurch vorrangig die (Infektions-) Fallzahlen bei der großen Gruppe der 0-59-Jährigen (59 Mio., s. Abb. 1) reduziert werden. Der Hebel zur Verringerung der Infektionszahlen bei der kleinen Gruppe der Über-80-Jährigen (5,7 Mio., s. Abb. 1)) ist zu kurz. Es kommt also darauf an, die gefährdete Altersgruppe 80+ durch direkt wirksame Maßnahmen vor Ansteckung zu schützen. Die getroffenen Maßnahmen können das evident nicht leisten.
Nur zwei Zahlenbeispiele: Wenn in der Altersgruppe 0-59 die Hälfte aller Infektionen vermieden wird, dann resultiert das zunächst einmal nur in einer Reduzierung der Todesfallzahlen um etwa 380 (50% von 758, s. Abb. 4). Dieselbe relative Vermeidung von Infektionen in der Altersgruppe 80+ führt zu einer Verringerung der Sterbefälle um ca. 5.500 (50% von 10.952, s. Abb. 4). Natürlich sind die Infektionszahlen in den diversen Altersgruppen im Allgemeinen nicht völlig unabhängig voneinander, dennoch wird klar, dass die gegenwärtigen Maßnahmen einen effektiven Schutz nicht gewährleisten können, weil sie nach dem Gießkannenprinzip arbeiten und gerade nicht dort ansetzen, wo die größtmögliche Wirkung zu erwarten ist.
Ein Vergleich: Wenn Hochwasser droht, kann man den Damm überall gleichmäßig um einen Meter erhöhen. Das verursacht einen großen Aufwand, ändert aber nichts daran, dass die alte Schwachstelle auch die neue Schwachstelle bleibt. Ist es da nicht viel sinnvoller, den Damm vor allem dort zu stärken, wo er dem Wasser den geringsten Widerstand entgegensetzt? Die schwächste Stelle zu schützen erfordert weniger Aufwand, ist schneller erledigt und hat erwartbar den größten Effekt.
Alter als Risikofaktor
Diesen Aspekt wollen wir im Folgenden vertiefen. Dazu betrachten wir die Letalität in den drei Altersgruppen.
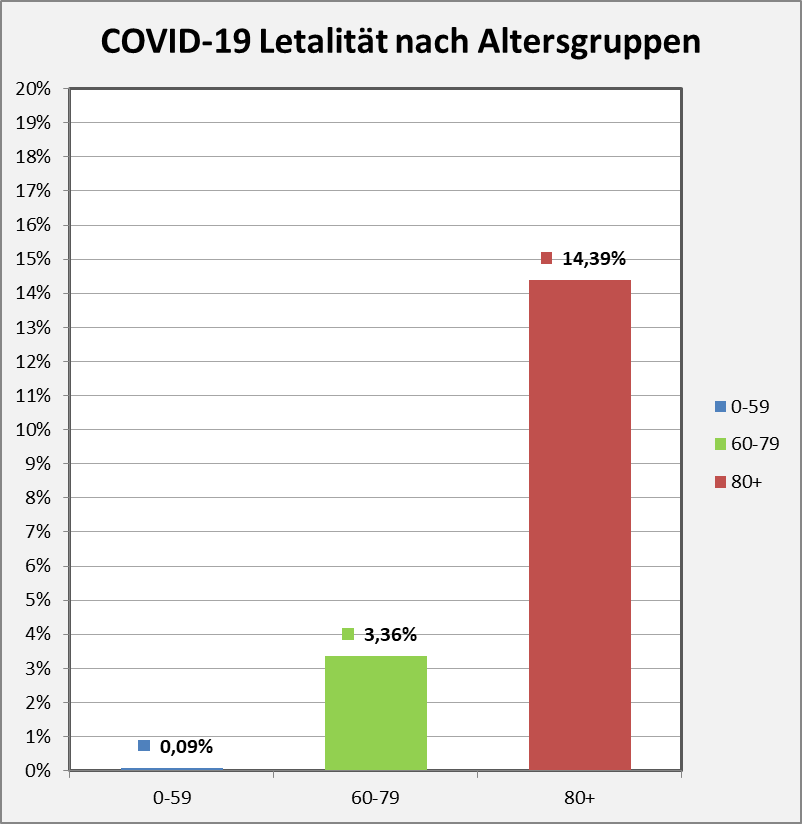
Abbildung 7: COVID-19-Letalität nach Altersgruppen. Datenstand per 01.12.2020.
In der Altersgruppe 80+ versterben mehr als 14% der Infizierten. Gut 3% sind es in der Altersgruppe 60-79 und nur 0,09% in der Altersgruppe 0-59. Diese Maßzahlen beschreiben direkt das pauschale Sterberisiko für Individuen in den entsprechenden Gruppen bei einer bereits manifesten Infektion.
Wie Abb. 7 zu entnehmen ist, sind die Über-80-Jährigen mit großem Abstand die am stärksten gefährdete Gruppe. Umso wichtiger ist es, Infektionen in dieser Altersgruppe zu vermeiden. Unterstellt, wir hätten für alle Gruppen dasselbe Infektionsrisiko, müssen, ganz plakativ formuliert, Personen aus der Altersgruppe 80+ um den Faktor 4 (≈ 14,39/3,36) besser vor Infektionen geschützt werden als die Menschen aus der Altersgruppe 60-79, und 160-mal besser als die Altersgruppe 0-59 (160 ≈ 14,39/0,09). Offenbar gelingt dies nicht, wie wir bereits in Abb. 3 gesehen haben.
Wie oben erläutert, steckt im Zahlenwert für die Mortalität u.a. die Wirksamkeit der Schutzmaßnahmen gegen Infektionen, während die Letalität das Sterberisiko bei vorliegender Infektion misst. Abb. 7 können wir entnehmen, dass die Gesamtanzahl der Todesfälle nur auf dem Wege der Senkung der Infektionszahlen in der Altersgruppe der 80+ (Priorität 1) und 60-79 (Priorität 2) gelingen kann. Undifferenzierte Maßnahmen zur allgemeinen Reduzierung der Infektionszahlen wie wir sie gegenwärtig im „Lockdown light“ erleben, sind diesbezüglich nahezu wirkungslos und haben allenfalls einen mittelbaren Effekt.
Heimunterbringung als größter Risikofaktor
Eine besondere Problematik besteht bezüglich der Unterbringung von Betagten in Pflege- und Altenheimen. Dazu folgendes Zitat aus der hessenschau vom 20.11.2020 (s. [19]):
„Wohnen im Altenheim ist derzeit der größte Risikofaktor für einen Tod durch oder mit Covid-19. Das zeigen die November-Zahlen des Landes.“
In Abb. 8 ist die Situation in Hessen plakativ dargestellt.
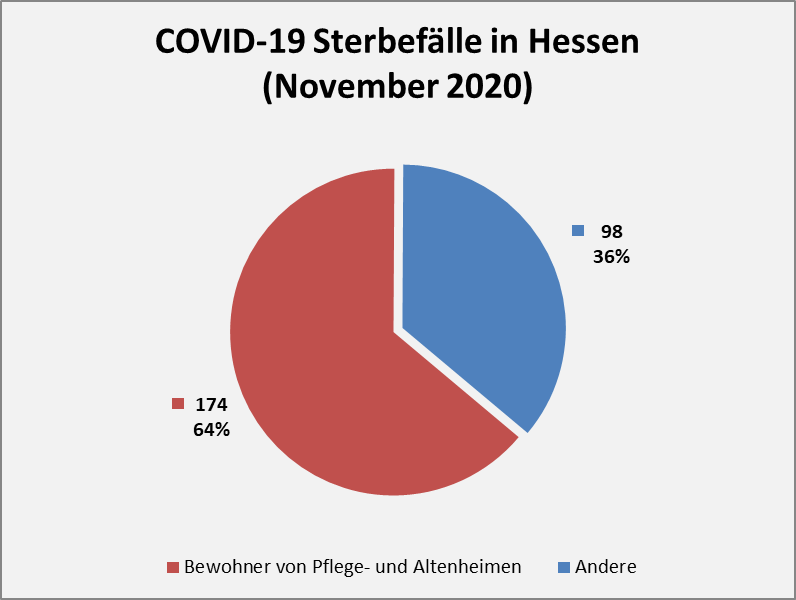
Abbildung 8: COVID-19 Sterbefälle in Hessen (Periode 02. – 18. November 2020)
Es ist auffallend, dass in Hessen fast 2/3 aller COVID-19 Todesfälle im betrachteten Zeitraum unter den Bewohnern von Pflege- und Altenheimen auftraten. Nun kann man diese exemplarischen Zahlen aus Hessen sicher nicht ohne weiteres verallgemeinern. Aktuelle bundesweite Zahlen liegen dem Verfasser nicht vor. Es gibt aber eine Zahl zu den kumulierten Coronatoten bis zum 15. November 2020 für das gesamte Bundesgebiet. Danach wurden 4.170 der bis dahin erfassten insgesamt 12.400 Todesfälle in Pflege- und Altenheimen gezählt. Das ist in der Relation deutlich weniger (33,6%). Also doch kein Corona-Problem in Pflege- und Altenheimen? Leider doch!
Wenn wir die vorstehenden für den 15.11. genannten Zahlen weiter fortschreiben, dann müssen wir damit rechnen, dass per 01.12.2020 anteilig ebenfalls 33,6% der o.g. 16.700 Coronatoten, also 5.600, in Pflege- und Altenheimen verstorben sind. In der Jahreskumulation wurden bislang (per 01.12.2020) 10.962 Coronatote in der Altersgruppe 80+ gezählt, das sind 65% aller COVID-19 Todesfälle. Der Anteil der „an oder mit“ COVID-19 Verstorbenen in Pflege- und Altenheimen unter allen COVID-19-Sterbefällen in der Altersgruppe 80+ liegt also bei 5.600/10.962, das sind ca. 51%. Dabei haben wir unterstellt, dass nahezu alle Bewohner von Pflege- und Altenheimen der Altersgruppe 80+ zuzurechnen sind.
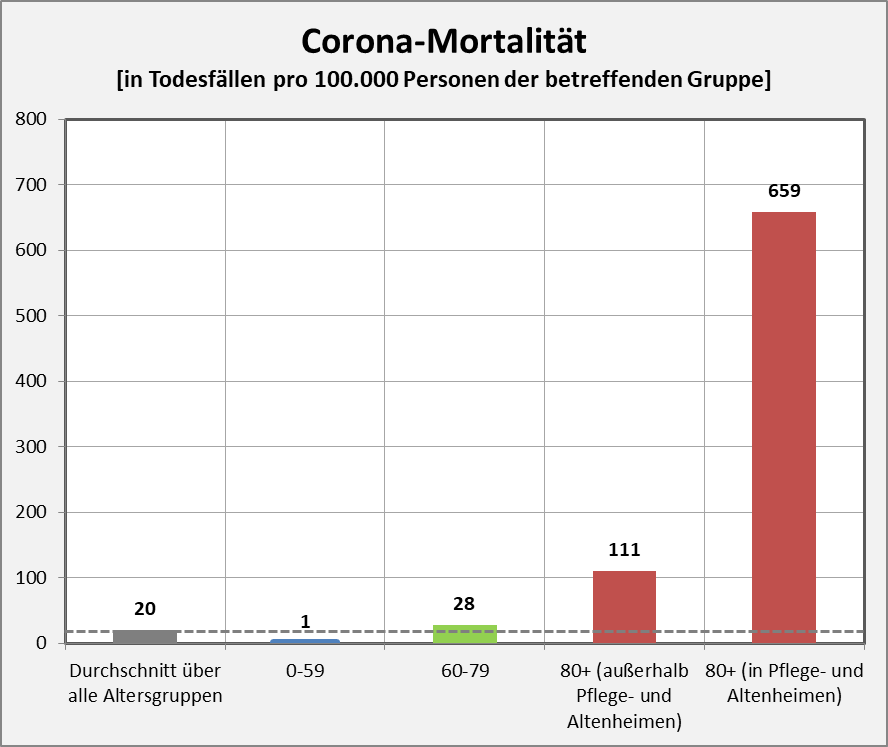
Abbildung 9: COVID-19 Mortalität nach Altersgruppen per 01.12.2020. Die gestrichelte Linie markiert die Mortalität über alle Altersgruppen (Rubrik ganz links). Für die Altersgruppe 80+ ergibt sich eine spezifische Mortalität von 0,193% = 193/100.000 (gewichteter Mittelwert aus den beiden Rubriken ganz rechts, s. a. Abb. 6). Im Diagramm ist diese Gruppe gesplittet in zwei Untergruppen in und außerhalb von Pflegeeinrichtungen. Die Zahlenwerte für die betreffenden Mortalitäten in diesen beiden Untergruppen wurden auf Basis obiger Überlegungen abgeschätzt und sind daher mit Unsicherheit behaftet (relativer Fehler etwa ±20%). Die grundlegende Aussage des Diagramms wird dadurch nicht tangiert.
Insgesamt leben etwa 850.000 Menschen in Pflege- und Altenheimen (2015 waren es 783 Tsd., 2017 818 Tsd.). Demzufolge sind in 2020 bislang etwa 5.600 von 850.000 oder 0,66% der Menschen in solchen Einrichtungen „an oder mit“ COVID-19 verstorben. Außerhalb von Heimen waren es ca. 5.400 von knapp 5 Mio. Menschen, also 0,11% die „an oder mit“ COVID-19 gestorben sind. Das pauschale Corona-Sterberisiko ist demzufolge für die Altersgruppe 80+ in Pflege- und Altenheimen 6-mal höher als außerhalb. In Abb. 9 ist das im Vergleich mit den anderen Altersgruppen zusammenfassend dargestellt.
Im Hinblick auf das Vorstehende kann man die Botschaft nach Abb. 9 auch so formulieren: Die COVID-19-Sterbefälle werden zu einem erheblichen Anteil von den Bewohnern von Pflege- und Altenheimen getrieben. Die Hälfte aller Todesfälle der Altersgruppe 80+ tritt auf in dieser gut abgrenzbaren Gruppe von etwa 850.000 Menschen. Wenn man die Gefahr durch Corona ernst nimmt, dann muss man zuallererst bei den Pflege- und Altenheimen ansetzen. Dort haben zielgenau adaptierte Corona-Maßnahmen den größtmöglichen Effekt. Die gegenwärtigen Maßnahmen sind zu pauschal und undifferenziert für einen nachhaltigen Erfolg. Schlimmer noch, sie verursachen höchst schädliche gesellschaftliche und wirtschaftliche Nebenwirkungen. Man ist gebannt von den pauschalen Infektionszahlen und 7-Tage-Inzidenzen, anstatt gezielt die leicht identifizierbare Gruppe zu schützen, die am meisten gefährdet ist und die die Fallzahlen in die Höhe treibt.
Was man gegenwärtig tut, ist etwa so, als würde man im heißen Sommer alle Freibäder, Hallenbäder und sonstigen Gewässer schließen, um damit sicherzustellen, dass KEIN Nichtschwimmer ertrinkt.
Problemfall Pflege- und Altenheime
Wollen die Verantwortlichen die offensichtlich bestehende Problematik bei den Pflege- und Altenheimen ganz bewusst nicht angehen, weil es da unterm Strich letzten Endes nichts zu gewinnen gibt? Warum ist da nichts zu gewinnen? Wir haben doch gerade eben dargelegt, dass die genannte Gruppe von 850.000 Menschen eine 33-fach höhere Corona-Mortalität im Vergleich zur Gesamtbevölkerung aufweist (33 ≈ 659/20).
Man darf davon ausgehen, dass der allgemeine Gesundheitszustand der Bewohner von Pflege- und Altenheimen i. d. R. schlechter ist als der Gesundheitszustand von Menschen der gleichen Altersgruppe in häuslicher Pflege oder außerhalb der Pflege. Die Aufnahme in die stationäre Pflege ist mit Sicherheit nicht grundlos erfolgt. Mit einer gewissen Wahrscheinlichkeit sind diese Personen teilweise schon gebrechlich, haben Vorerkrankungen und werden medikamentös behandelt. Nicht selten geht dies mit einem geschwächten Immunsystem einher. Dieser Personenkreis trägt also ein besonderes Risiko.
Vermutlich ist es also doch nicht so einfach, das Leben dieser Menschen zu retten. Auch in der Vor-Corona-Zeit sind z.B. 25% aller Bewohner von Pflegeheimen der Stadt Mannheim bereits nach weniger als 3 Monaten stationärer Pflege verstorben. Gar 45% haben die ersten 12 Monate nach Aufnahme nicht überlebt [22]. Wir reden hier also aller Wahrscheinlichkeit nach von einer sehr fragilen Gruppe. Diesen Personenkreis konsequent in allen 11.000 Pflege- und Altenheimen wirksam zu schützen, erfordert einen hohen Aufwand und verspricht trotzdem nur einen geringen Erfolg im Hinblick auf eine dauerhafte Stabilisierung des individuellen Gesundheitszustandes und damit einer effektiven Lebensverlängerung. Es war vor Corona nicht möglich und ist mit Corona nicht einfacher geworden. Ein im Einzelfall wirksamer Infektionsschutz entlastet daher wohl die Corona-Statistik der Todesfallzahlen, nicht aber die Sterbefallzahlen insgesamt. Wir müssen erkennen: Die Grenzen medizinischer Machbarkeit können mit vernünftigem Aufwand nicht beliebig verschoben werden.
Verstorben „an oder mit“ Corona
Fatal ist dabei, dass im Falle des Ablebens in vielen Fällen nach wie vor die tatsächliche Todesursache nicht festgestellt wird und daher, so ist zu vermuten, die mögliche Kausalität des Coronavirus fälschlicherweise als tatsächliche verstanden wird. Durch die Wendung „an oder mit COVID-19 verstorben“ wird das nur scheinbar transparent gemacht. „An oder mit Corona“ heißt nichts anderes als „an Corona oder auch nicht“, noch deutlicher, „an Corona oder an irgendeiner anderen Ursache verstorben“. In den Medien zählen alle diese Fälle als Coronatote und sie werden auch von der Politik in diesem Sinne verwendet sowie ganz selbstverständlich als Argumentationshilfe für die Begründung von Maßnahmen herangezogen. Das ist etwa so, als würde man bei einem Mordfall ohne großes Aufheben den Mit-Bewohner des Opfers verhaften und der Einfachheit halber kurzerhand schuldig sprechen.
Wie bitte ist eine vernünftige Analyse, Einschätzung und Steuerung in der Corona-Pandemie überhaupt nur denkbar, wenn die notwendige Datengrundlage dazu nicht existiert und offensichtlich auch nicht wirklich vermisst wird? Das ist einer aufgeklärten Wissensgesellschaft unwürdig. Insbesondere bezüglich der Altersgruppe 80+ ist die Todeskausalität eine entscheidende Information, aus dem ganz einfachen Grunde, weil die individuelle Sterbewahrscheinlichkeit auch unabhängig von Corona schon relativ hoch ist und teilweise sogar die Höhe der COVID-19-Letalität übersteigt. Z. B. liegt das durchschnittliche allgemeine Sterberisiko (unabhängig von Corona) in der Altersgruppe 80+ bei 11,5% p.a. (d.h., 11,5% der Über-80-Jährigen versterben innerhalb der nächsten 12 Monate), ist also nur unwesentlich geringer als das Sterberisiko (Letalität) von 14,4% bei einer bereits vorliegenden Corona-Infektion. Neunzigjährige haben mit einem durchschnittlichen allgemeinen Sterberisiko von 18,2% p.a. (unabhängig von Corona) bereits eine höhere Ablebenswahrscheinlichkeit als der durchschnittliche Über-80-Jährige mit Corona-Infektion (14,4%).
Sterberisiko ohne und mit Corona
Im Folgenden vergleichen wir die Sterberisiken ohne und mit Corona.
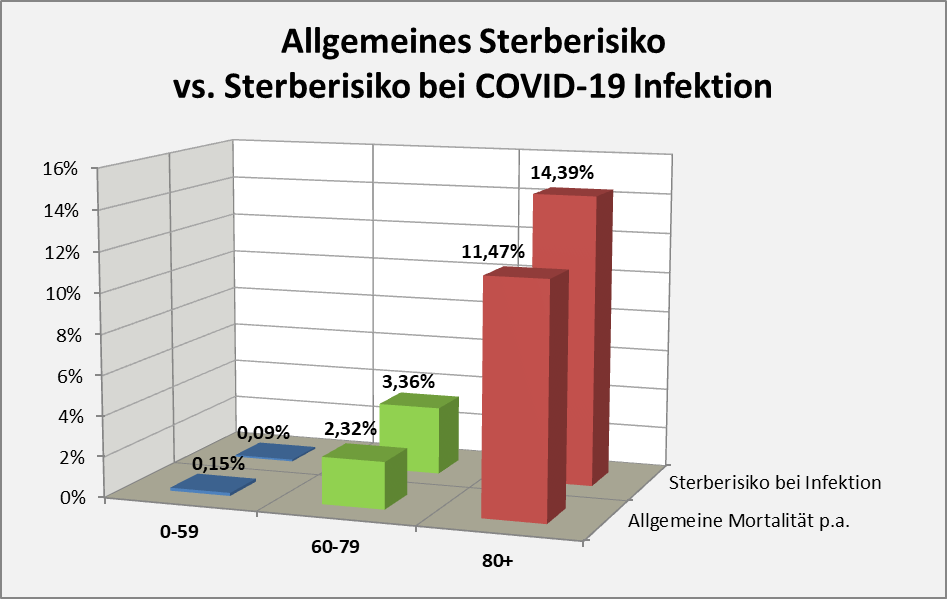
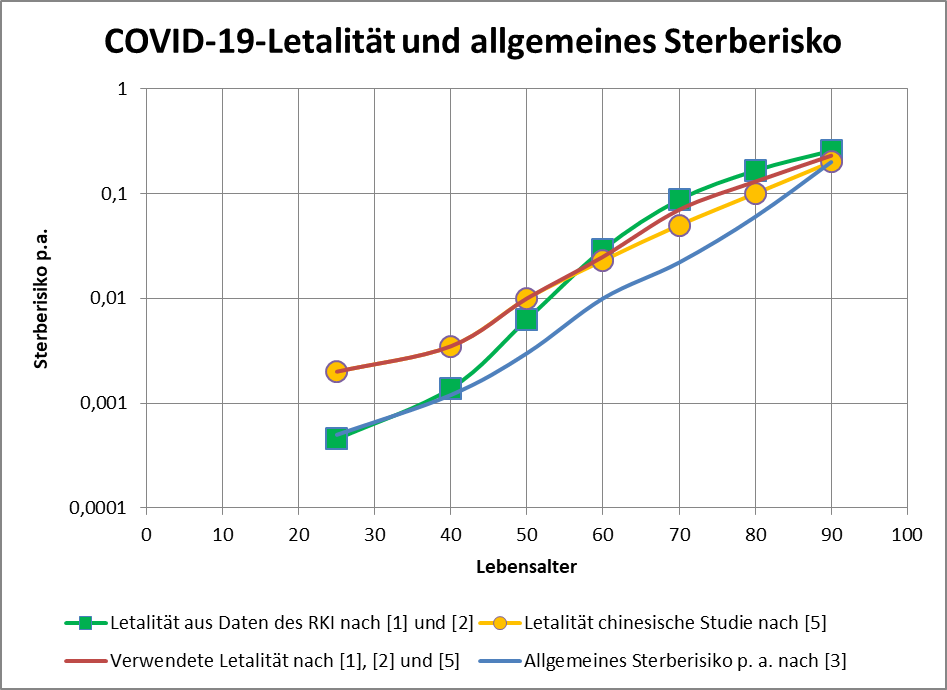
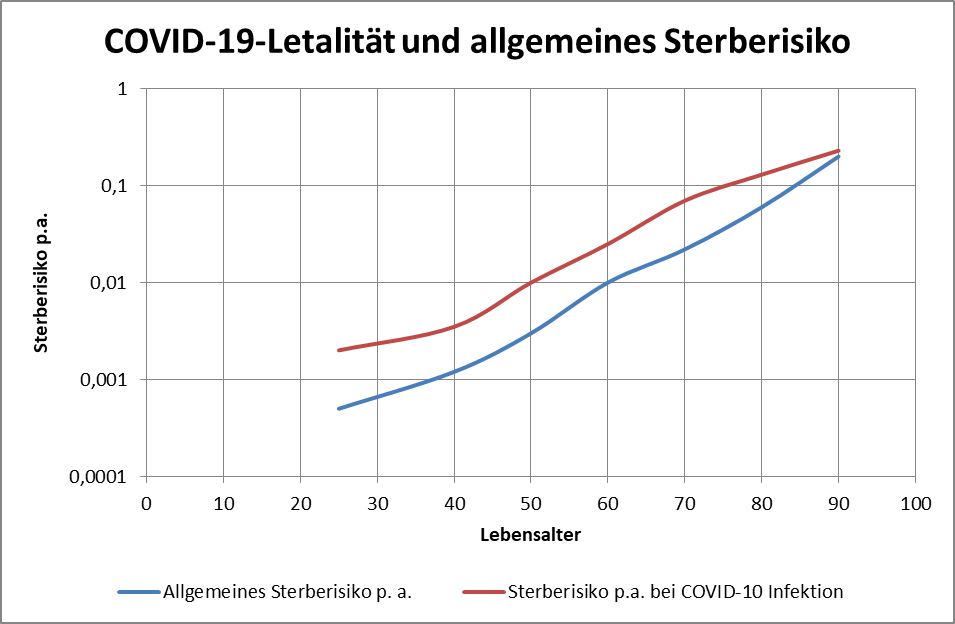
Abbildung 10: Allgemeine Mortalität vs. COVID-19 Letalität nach Altersgruppen per 01.12.2020. Zur Interpretation: Gänzlich unabhängig von Corona versterben 11,47% der Individuen aus der Altersgruppe 80+ innerhalb der nächsten 12 Monate. 14,39% der Infizierten versterben infolge ihrer COVID-19-Erkrankung.
Natürlich sind die vorstehend genannten Zahlen statistische Durchschnittswerte. Im Einzelfall gibt es die Spreizung in beide Richtungen. Personen in der Altersgruppe 80+ mit Vorerkrankungen oder gesundheitlichen Einschränkungen (und davon gibt es nicht wenige, immerhin sind 3,4 Mio. in stationärer oder häuslicher Pflege) weisen eher ein höheres durchschnittliches Sterberisiko als die genannten 11,5% auf. Wir haben oben (s. Abb. 8 ff) gesehen, dass ein erheblicher Anteil der Corona-Todesfälle genau dieser problematischen Gruppe zuzurechnen ist (Altersgruppe 80+ in Pflege- und Altenheimen). Teilweise kann das individuelle von Corona unabhängige Sterberisiko für das laufende Jahr oder gar die nächsten Monate leicht in Richtung 100% gehen. Beim Exitus eines solchen Infizierten vermerkt man sodann routinemäßig „an oder mit COVID-19 verstorben“, obwohl doch die Vermutung einer anderen Kausalität nicht von der Hand zu weisen ist.
Zugegeben, hier geht es zunächst nur um die statistische Klarheit. In einem Exempel wurde oben für 24% der Bewohner von Pflegeheimen eine mittlere Verweildauer bis zum Ableben von weniger als 3 Monaten genannt. Für diese Personengruppe ist das Sterberisiko damit also bereits so hoch, dass spezifische Corona-Schutzmaßnahmen zwar in der Statistik die Fallzahlen senken, das Leben der Menschen aber nicht retten können: bei einem wirksamen Schutz sterben sie nicht an COVID-19, sind aber dennoch binnen weniger Wochen oder Monate tot.
Krisenmanagement: ohne Strategie
Nach der vorstehenden Analyse zu den Infektions- und Todesfallzahlen sowie den abgeleiteten Sterbewahrscheinlichkeiten ohne und mit Corona ist vor allem eines klar: Das Management der Corona-Krise ist ein Fiasko. Was wir in der politischen Kommunikation und der Medienberichterstattung zu Corona sehen und hören sind vor allem vordergründige Effekte. Es gibt keine Strategie für eine nachhaltige Senkung der Todesfallzahlen im Einklang mit der Aufrechterhaltung des gesellschaftlichen und wirtschaftlichen Lebens. Politik und Medien lassen sich leiten vom Prinzip Hoffnung, Hoffnung auf einen Impfstoff. Der mag im Laufe der nächsten Monate kommen, dennoch braucht man einen Plan für ein vernünftiges Krisenmanagement. Zuallererst gehörten dazu eine klare Kommunikation und die Abkehr von der Politik der Angst- und Panikmache.
Das Coronavirus ist nicht ungefährlich und muss ernst genommen werden, es ist aber auch nicht Pest und Cholera zugleich. Als Pandemie gehört die Coronakrise alles in allem eher noch zu den weniger bedrohlichen Vertretern ihrer Art. Pandemie heißt ja auch nicht, dass es jetzt besonders gefährlich wird (in diesem Sinne wird das Wort gerne von Politikern verwendet), sondern dass die Epidemie nicht regional begrenzt und global verbreitet ist, also „überall“ (pan = griechisch für umfassend, total, ganz). Sie ist gefährlicher als die üblichen jährlichen Grippewellen, die ja ebenfalls nicht regional begrenzt sind. Bislang ist sie aber noch mit sehr großem Abstand harmloser als die spanische Grippe von 1918/19, die nach unterschiedlichen Schätzungen 20 bis 50 Millionen Leben oft junger Menschen forderte und damit insgesamt bis zu 3% der damaligen Weltbevölkerung dahinraffte.
Kommunikation in der Pandemie
Das bereits oben zitierte Gerede von der Corona-Pandemie „als der größten Herausforderung seit dem zweiten Weltkrieg“ (Merkel) wird durch die Fakten nicht ansatzweise gedeckt. Dasselbe gilt für das Heraufbeschwören von „Unheil“. Solche Statements passen natürlich in das Programm der Angst- und Panikmache, das den Bürger ziemlich unverblümt nicht als Gesprächspartner auf Augenhöhe sieht und ihn nachgerade wie ein Kleinkind behandelt.
Wieso trotz allem die Entscheidungen der Politik noch von einer überwältigenden Mehrheit gestützt werden, lässt sich nur durch die eilfertige und unkritische Assistenz der großen Mehrheit der Medien und insbesondere des öffentlich-rechtlichen Rundfunks erklären. Es ist auch nicht weiter verwunderlich: Wenn man täglich mit Schreckensmeldungen über Corona-Infektionszahlen, 7-Tage Inzidenzen, Corona-Hotspots, Todesfällen „an und mit Corona“ und COVID-19-Krankengeschichten bombardiert wird, dann geht das am braven Bürger nicht spurlos vorüber. Er nimmt die Meldungen als das, was sie sind und hat kaum die Zeit und die Möglichkeit, sie kritisch zu überprüfen und in Relation zu setzen. Er ist allenfalls gelegentlich irritiert, weil man ihm heute etwas anders erzählt als gestern und die Botschaft morgen absehbar wieder geändert wird. Dabei tut man so, als wisse man sicher, was richtig ist, und was falsch und nennt gerne die Wissenschaft als Zeugen, die indes vielstimmig sich widersprechende Wissensstände zum Besten gibt. Natürlich betreiben die Medien letztlich nur ihr Geschäft nach dem bewährten Motto „nur eine schlechte Nachricht ist eine gute Nachricht“ (… und verkauft sich daher gut).
Diese Kommunikationsstrategie ist ein Problem, nicht Teil der Lösung. Die Mehrheit der blind Folgenden, tut nur für eine gewisse Zeitspanne, was man ihnen sagt. Wenn sich dann aber keine Besserung der Lage einstellt, und genau das beobachten wir derzeit, verliert man nach und nach die Gefolgschaft der Menschen. Die einen gehen in das Lager der rationalen Kritiker, das erschwert zumindest das Regieren, weil dieser Personenkreis, zu Recht, rational überzeugt werden will. Die anderen, und das sind nicht wenige, wenden sich stattdessen Verschwörungstheorien zu. Das macht das Regieren doppelt schwer, weil man mit Verschwörungstheoretikern nicht vernünftig reden kann. Alles in allem bleibt nur, dem Staatsbürger auf Augenhöhe zu begegnen, ihn ernst zu nehmen und für wirksame Maßnahmen basierend auf einer echten Strategie zu werben.
Man kann es den sogenannten Querdenkern kaum vorhalten, dass sie übers Ziel hinausschießen und dem Coronavirus Harmlosigkeit attestieren. Das ist nur die verständliche Reaktion auf die ebenfalls überzeichnete Darstellung zur Gefährlichkeit des Virus seitens der Politik und der Medien.
Zu einer offenen Kommunikation gehört vor allem, die Fakten nicht bedrohlicher darzustellen als sie sind. Die Berichterstattung krankt an einem selektiven Aufmerksamkeitsfokus. Das schürt den Hype, ist aber nicht zielführend.
Wie bedrohlich ist das Virus wirklich?
Nehmen wir einen nüchternen Blick auf die Gefährlichkeit des Virus im Vergleich zu anderen Lebensrisiken. Dazu betrachten wir zunächst die Sterbefälle insgesamt (unabhängig von Corona).
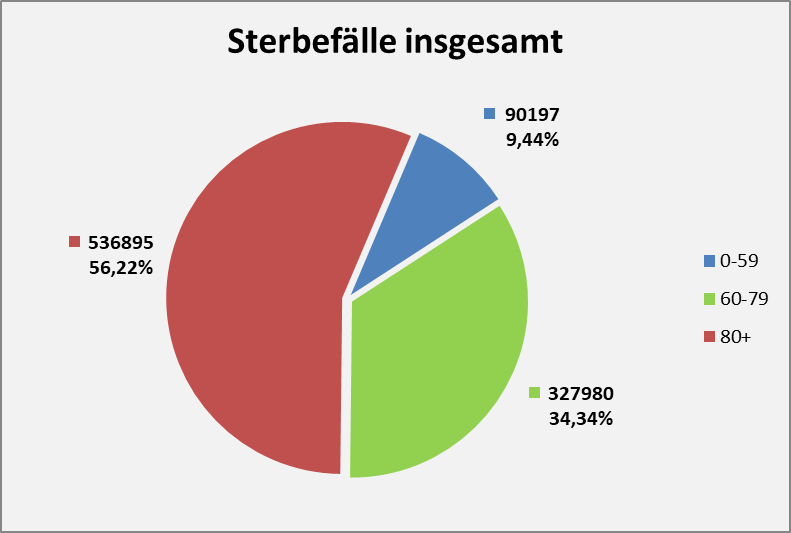
Abbildung 11: Sterbefälle (unabhängig von Corona) pro Jahr aufgesplittet nach Altersgruppen. Die Zahlen stammen aus 2018, weil es noch keine Statistiken zu 2020 gibt. In 2020 dürften die Gesamtzahlen nicht wesentlich davon abweichen.
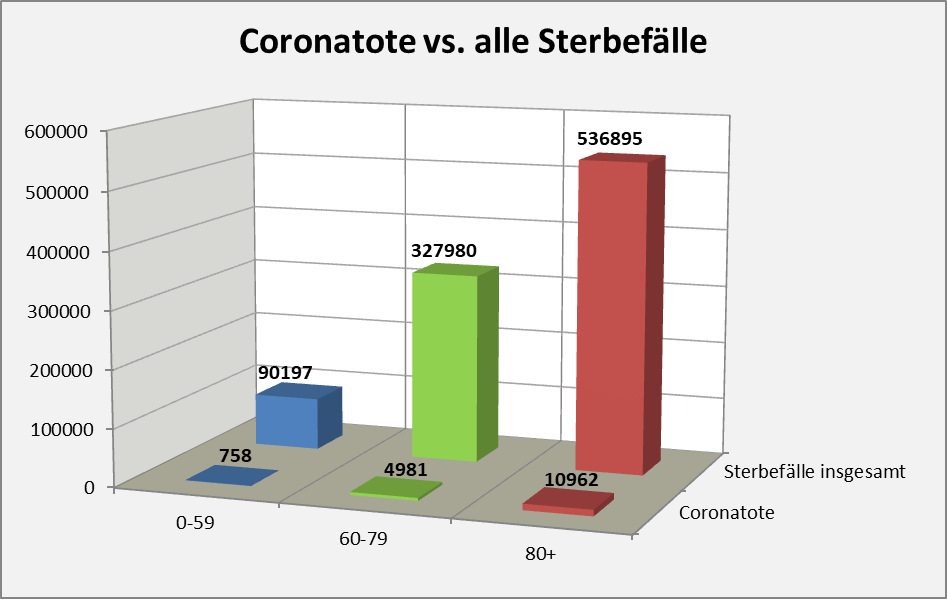
Abbildung 12: Coronatote im Vergleich zu allen Sterbefällen eines Jahres. Die Zahlen zu den gesamten Sterbefällen stammen aus 2018. Die Angaben zu den Coronatoten („an oder mit Corona“) spiegeln den Datenstand 01.12.2020 wider. Da das Jahr noch nicht zu Ende ist, wird sich die Anzahl der Coronatoten noch erhöhen. Bei der gegenwärtigen Dynamik der Fallzahlen ist indes eine durchgreifende Änderung nicht mehr zu erwarten. Die Verhältnisse bleiben nach aller Erwartung im Rahmen dessen, was durch das Diagramm plakativ zum Ausdruck gebracht wird.
In der nachfolgenden Abbildung sind die relativen Anteile der Coronatoten im Vergleich zu allen Sterbefällen direkt dargestellt.
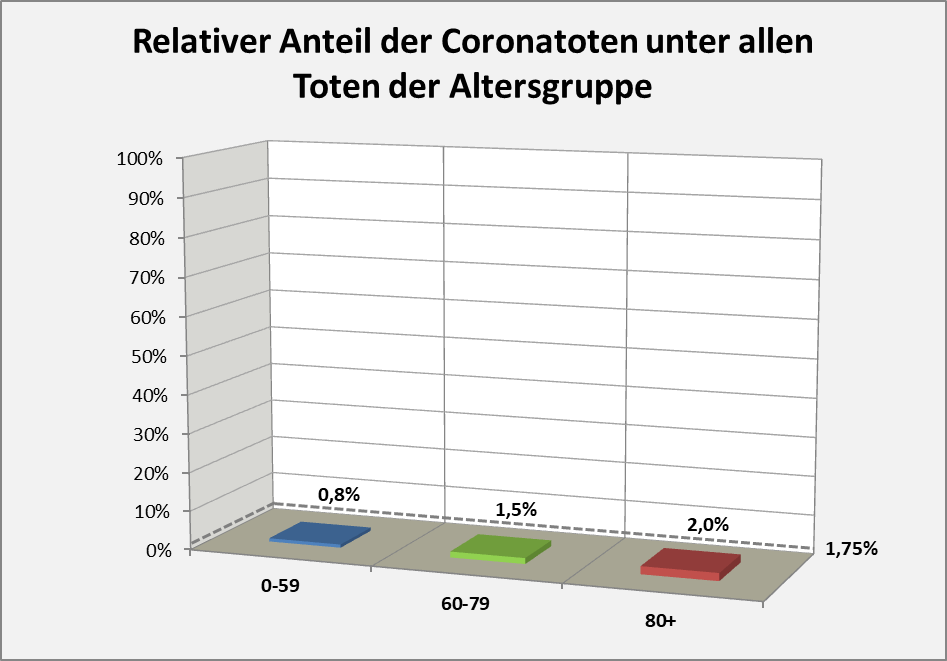
Abbildung 13: Coronatote im Vergleich zu allen Sterbefällen eines Jahres. Bezugsgröße zu den Sterbefällen ist das Jahr 2018, bei den Coronatoten („an oder mit Corona“) der Datenstand per 01.12.2020. Der relative Anteil der „an oder mit“ COVID-19-Vestorbenen liegt im Durchschnitt über alle Altersgruppen bei 1,75% (s. gestrichelte Linie). Ansonsten gilt die Bemerkung zu Abb. 11.
Man entnimmt Abb. 13 unschwer, dass der Anteil der „an oder mit Corona“-Verstorbenen quer über alle Altersgruppen niedrig bleibt. Sogar bei den als „Risikogruppen“ apostrophierten 60-79-Jährigen und den Über-80-Jährigen erreicht der relative Anteil nur 1,5% – 2%. Wobei man natürlich sehen muss, dass in diesen niedrigen Werten, teilweise und bei aller berechtigten Kritik daran, auch die relative Wirksamkeit der Schutzmaßnahmen zum Ausdruck kommt (s. dazu w. u.). Völlig ohne Masken und Kontaktreduzierungen wären die Zahlen mit Sicherheit höher, zumindest in den Altersgruppen 60-79 und 80+.
Dasselbe gilt für die nachfolgende Grafik, in der das allgemeine Sterberisiko p. a. in Bezug gesetzt wird zu dem Risiko, infolge der Corona-Pandemie zu versterben (s. Abb. 14).
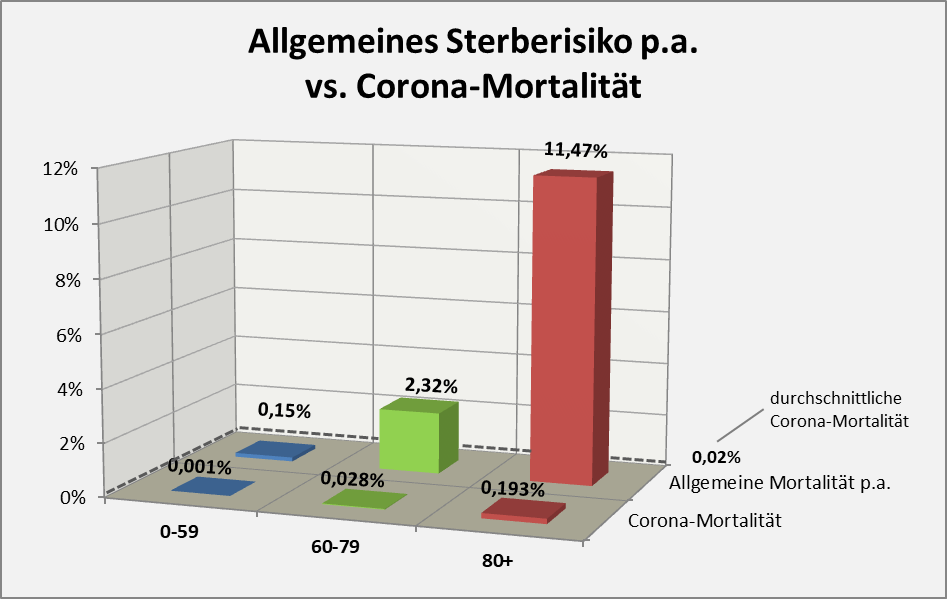
Abbildung 14: Allgemeines Sterberisiko pro Jahr (ohne Corona) und altersgruppenspezifische Corona-Mortalität im Vergleich. Das allgemeine Sterberisiko wurde auf Basis der Sterbetafel 2017/2019 des Statistischen Bundesamtes (s. [9]) altersgruppengerecht berechnet. Die Angaben zur spezifischen Corona-Mortalität spiegeln den Datenstand per 01.12.2020 wider. Wie im Text definiert, beschreibt die Mortalität die Höhe des Sterberisikos für die Individuen aus der betreffenden Altersgruppe. Die Bezugsgröße ist dabei der Umfang der jeweiligen Altersgruppe. Die mittlere Corona-Mortalität liegt im Durchschnitt über alle Altersgruppen bei 0,02% (entsprechend 20 Toten pro 100.000 Ew., s. gestrichelte Linie).
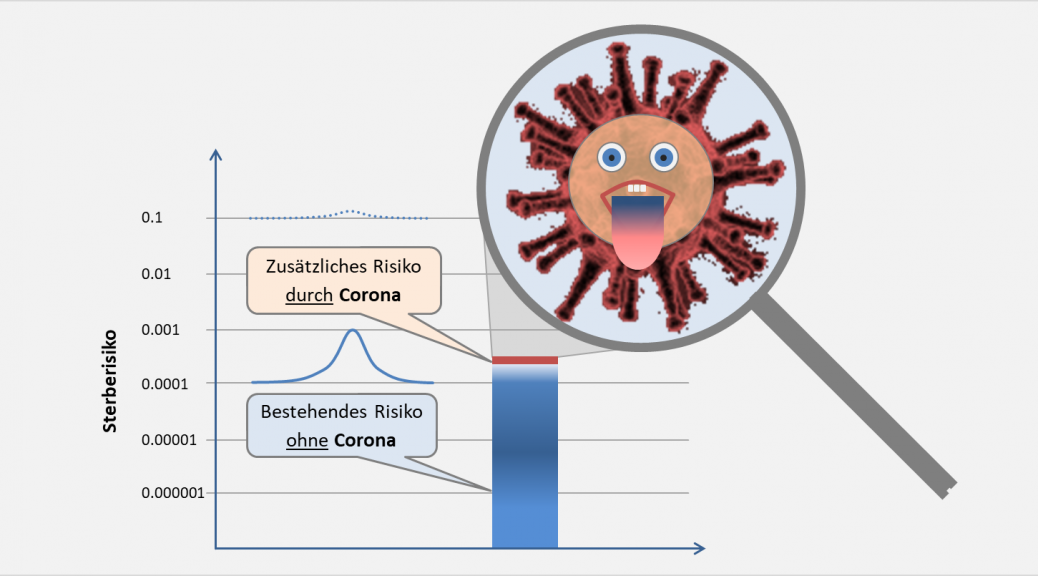
Wie ist Abb. 14 zu interpretieren? Betrachten wir zwei Beispiele. Das allgemeine mittlere Sterberisiko für Individuen aus der Altersgruppe 60-79 beträgt 2,32% (s. mittlere Rubrik in Abb. 14). D. h., 2,32% aller 60-79-Jährigen werden im Laufe der nächsten 12 Monate versterben – völlig unabhängig von Corona und nur aufgrund von Alter, Gesundheitszustand und Lebensumständen. Nun kommt die Corona-Pandemie ins Spiel, sie sorgt dafür, dass 0,028% der Menschen aus dieser Altersgruppe infolge einer COVID-19-Infektion sterben werden. Inwiefern diese 0,028% bereits in den 2,32% enthalten sind oder ggf. ein Anteil davon zu addieren ist, darüber kann man derzeit keine verlässliche Auskunft erteilen, weil die Coronatoten ja immer noch mit dem indifferenten Zusatz „an oder mit Corona“ verstorben gezählt werden. Wie dem auch sei, auch dann, wenn die Corona-Mortalität additiv wirkt, wenn also alle diese Toten echte COVID-19-Todesfälle wären, bliebe das Corona-Zusatzrisiko sehr gering.
Gezielte Maßnahmen reduzieren die Todesfallzahlen
Um es noch einmal zu betonen: Teilweise kommt die Infektionsschutzwirkung durch Masken und Kontaktreduzierung in diesen niedrigen Risikozuwächsen zum Ausdruck. Welchen Anteil die Maßnahmen tatsächlich haben, kann man indessen nur abschätzen. Wir haben oben für die Altersgruppe 80+ mit 1341 Infizierten pro 100.000 Ew. ein überdurchschnittliches Infektionsrisiko festgestellt (s. Abb. 2 und 3). Wenn wir nun im Gedankenexperiment die Infektionszahlen in dieser Gruppe durch einen effektiveren Schutz auf den Durchschnittswert über alle Gruppen verringern, also auf 1271 Infizierte pro 100.000 Ew., dann darf man davon ausgehen, dass auch die Todesfallzahlen im gleichen Maße kleiner werden. Demzufolge sinkt auch die Mortalität entsprechend von 0,193% auf 0,183%. Individuell ist das nur eine marginale Risikominderung, in der Gesamtpopulation der Altersgruppe wären es dann aber immerhin 0,01%*5,68 Mio. = 568 Tote weniger. Und wenn die Altersgruppe 80+ genauso gut vor Infektionen geschützt sein würde wie die Altersgruppe 60-79 (820 Infizierte pro 100.000 Ew.), dann würde die Mortalität gar nur bei 820/1341*0,193% = 0,118% liegen und wir hätten (0,193% – 0,118%)*5,68 Mio. = 4.260 Coronatote weniger. Nach dem Obigen könnten gezielte Maßnahmen zum besonderen Schutz von Heimbewohnern einen großen – statistisch sichtbaren – Beitrag in dieser Richtung leisten.
Vergleichen heißt nicht verharmlosen
Sind nun die in Abb. 13 eingetragenen Corona-Mortalitäten hoch oder niedrig? Im Kontrast zur allgemeinen und i. W. altersbedingten Mortalität sind die Werte sämtlich relativ klein. Dieser Vergleich ist indessen nicht ganz fair, weil das singulär von Corona ausgehende Risiko mit der Summe aller sonstigen Risiken in Bezug gesetzt wird. Deswegen macht die Gegenüberstellung mit anderen Krankheitsrisiken mehr Sinn (s. dazu das nachfolgende Kreisdiagramm in Abb. 14).
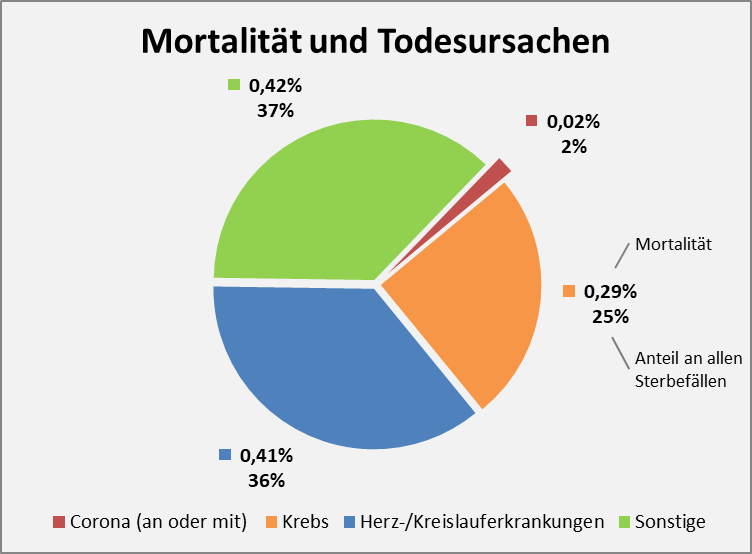
Abbildung 15: Mortalität und anteilige Sterbefälle verschiedener Krankheiten im Vergleich mit COVID-19. Die Zahl zu Corona reflektiert den Datenstand 01.12.2020, die anderen Werte stammen aus 2018. Für 2020 dürften die Mortalitäten und relativen Anteile nur unwesentlich davon abweichen.
Im Vergleich mit den dominierenden Todessursachen Herz-/Kreislauferkrankungen und Krebs mit Mortalitäten von 0,41% bzw. 0,29% nimmt sich die durchschnittliche Corona-Mortalität von 0,02% eher bescheiden aus. Man sieht das auch an den relativen Anteilen unter der Gesamtanzahl der Todesfälle. Natürlich hinkt dieser Vergleich, weil die beiden genannten anderen Ursachen eben keine Infektionskrankheiten sind. Das ist hier aber auch nicht der Punkt. Es geht darum, die tatsächlich bestehende Gefahr und das Risiko für jeden Einzelnen vom Sockel einer sich überschlagenden Berichterstattung und politischen Panikmache zu holen und mit den bestehenden Lebensrisiken in Bezug zu setzen. Nicht um einer unzulässigen Verharmlosung das Wort zu reden, sondern zur Versachlichung der Diskussion. In diese Richtung soll auch die letzte Grafik wirken, in der die Sterbefälle pro Tag nach Todesursachen aufgezeigt sind.
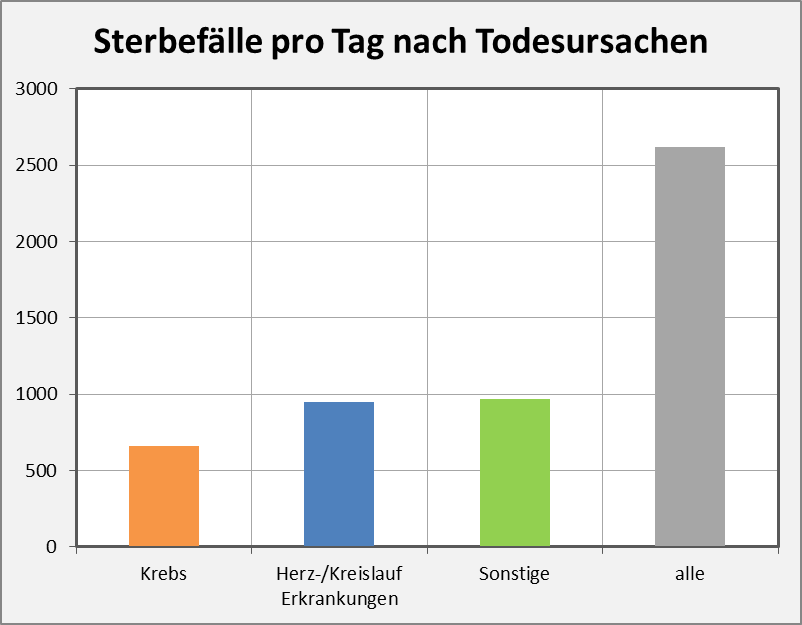
Abbildung 16: Sterbefälle pro Tag nach Todesursachen. Es handelt sich um gerundete Zahlen aus 2018, sie dürften indessen für 2020 nicht wesentlich abweichen.
In diesen Tagen werden zum Teil mehr als 500 Coronatote pro Tag gezählt, also Tote, die „an oder mit COVID-19“ verstorben sind. Wenn wir Abb. 16 betrachten, dann erkennen wir, dass andere Todesursachen durchaus noch höheren Tribut fordern. Insgesamt sterben täglich mehr als 2.600 Menschen. Nicht nur jetzt, sondern das ganze Jahr über, Tag für Tag, jahraus, jahrein. Und zwar ohne, dass dies im Fernsehen mit Sondersendungen problematisiert wird.
Keine Frage, dauerhaft 500 Tote täglich aufgrund von Corona, das wäre verheerend. In der aktuellen Entwicklung belegt dies, dass das Virus keineswegs harmlos ist. Dennoch muss man erkennen: Zweidrittel dieser Todesfälle entfallen nach wie vor auf die Altersgruppe 80+ mit einem Bevölkerungsanteil von weniger als 7%. Das Alter der Betroffenen ist der größte Risikofaktor. Auch wenn die Kausalität des Coronavirus im konkreten Falle nachgewiesen werden kann, ist das Alter in vielen Fällen der ausschlaggebende Grund für die fatale Krankheitsentwicklung mit Todesfolge. Diesen Einfluss kann man sogar konkret beziffern: Es ist das Verhältnis der Corona-Letalität der Altersgruppe 80+ zur Letalität der Altersgruppe 0-59. Demnach trägt das Alter bei den Über-80-Jährigen einen 14,39%/0,09% ≈ 160-fach höheren Anteil am Tod verglichen mit der Situation bei den 0-59-Jährigen. Diese Sterbefälle sind daher zu einem großen Teil altersbedingt, auch wenn als konkreter Auslöser zweifelsfrei das Virus verantwortlich gemacht werden kann. – Nein, das ist weder Zynismus noch Polemik, sondern entspringt der nüchternen Erkenntnis, dass das Leben endlich ist, unabhängig davon, welche Kräfte wir zur Vermeidung des Todes auch immer aufbieten mögen.
Update vom 08.12.2020
Der Anteil der Infizierten und der Todesfälle über 80 steigt weiter. In der Altersgruppe 80+ registrieren wir nun 7,7% der Infizierten und 66,3% der Toten. Dies belegt einmal mehr, dass durch die undifferenzierten Maßnahmen im „Lockdown light“ gerade die am meisten gefährdeten Menschen (z.B. in Pflege- und Altenheimen) eben nicht geschützt werden. Sinnvoller wäre es, sich endlich darum zu kümmern, statt wie gebannt auf Infektions- und Todesfallzahlen zu starren.
Update vom 17.12.2020
Der Anteil der Infizierten und der Todesfälle über 80 steigt weiter. In der Altersgruppe 80+ registrieren wir nun 8,2% der Infizierten und 66,9% der Toten. Der aktuelle Bericht im Münchner Merkur (17.12.2020) über eine Corona-Studie der Ludwig-Maximilians-Universität (LMU) bestätigt die oben getroffenen Aussagen.
Zitate aus dem entsprechenden Bericht:
„3200 der 5156 Coronatoten in Bayern sind über 80 Jahre alt.“
„Die bisherigen Corona-Maßnahmen verfehlen den Schutz der Ältesten“
„Corona-Lockdown: Haben Politiker den Schutz der Alten- und Pflegeheime verschlafen?“
„Es zeigt sich deutlich, dass die ergriffenen Maßnahmen zur Infektionseindämmung für die hoch vulnerable Bevölkerungsgruppe nicht hinreichend zielführend sind.“
Quellen
[1] Täglicher Lagebericht des RKI zur Coronavirus-Krankheit-2019 (COVID-19) – 24.11.2020 – AKTUALISIERTER STAND FÜR DEUTSCHLAND. RKI
[2] Täglicher Lagebericht des RKI zur Coronavirus-Krankheit-2019 (COVID-19) – 01.12.2020 – AKTUALISIERTER STAND FÜR DEUTSCHLAND. RKI
[3] Täglicher Lagebericht des RKI zur Coronavirus-Krankheit-2019 (COVID-19) 08.12.2020 – AKTUALISIERTER STAND FÜR DEUTSCHLAND. RKI
[4] Corona-Infektionen (COVID-19) in Deutschland nach Altersgruppe und Geschlecht (Stand: 01. Dezember 2020). Statista
[5] Todesfälle mit Coronavirus (COVID-19) in Deutschland nach Alter und Geschlecht (Stand: 01. Dezember 2020). Statista
[6] Bevölkerung – Zahl der Einwohner in Deutschland nach Altersgruppen am 31. Dezember 2019. Statista
[7] Altersspezifische Sterbewahrscheinlichkeiten der Männer in Deutschland. Bundesinstitut für Bevölkerungsforschung (BIB)
[8] Altersspezifische Sterbewahrscheinlichkeiten der Frauen in Deutschland. Bundesinstitut für Bevölkerungsforschung (BIB)
[9] Sterbetafel 2017/2019 – Ergebnisse aus der laufenden Berechnung von Periodensterbetafeln für Deutschland und die Bundesländer 2020. DESTATIS – Statistisches Bundesamt
[10] Sonderauswertung zu Sterbefallzahlen des Jahres 2020. DESTATIS – Statistisches Bundesamt
[11] Sterbeziffern nach Alter und Geschlecht in Deutschland im Jahr 2017. Statista
https://de.statista.com/statistik/daten/studie/3057/umfrage/sterbeziffern-nach-alter-und-geschlecht/
[12] Anzahl der Sterbefälle in Deutschland nach Altersgruppe im Jahr 2018. Statista
[13] Coronavirus: Sterberate in Deutschland niedriger als befürchtet – Übersterblichkeit ist ausgeblieben. RND – Redaktionsnetzwerk Deutschland
[14] Jährliche Todesfälle aufgrund von Krebs und anderen Neubildungen in Deutschland in den Jahren 2000 bis 2018. Statista
https://de.statista.com/statistik/daten/studie/172573/umfrage/krebstote-in-deutschland/
[15] Prävalenz von Krebspatienten auf deutschen Intensivstationen. Springer Medizin
[16] Todesfälle aufgrund von Herz-Kreislauf-Erkrankungen in Deutschland im Zeitraum der Jahre 1980 bis 2018. Statista
Kreislauf-Erkrankungen – Todesfälle in Deutschland bis 2018 | Statista
[17] Influenza assoziierte Übersterblichkeit (Exzess-Mortalität) in Deutschland für die Saisons von 1984 bis 2019. Statista
[18] Die Grippesaison 2019/20 im Vergleich. Statista
https://de.statista.com/infografik/13040/woechentliche-influenzafaelle-in-deutschland/
[19] Zwei Drittel der Corona-Toten betreffen Altenheime. hessenschau
[20] Anzahl der zu Hause sowie in Heimen versorgten Pflegebedürftigen in Deutschland in den Jahren 1999 bis 2017. Statista
[21] Was das Corona-Virus für Pflegekräfte bedeutet (pflegen-online.de).
https://www.pflegen-online.de/corona-fast-4000-intensivpatienten
[22] Demenzkranke in Alten- und Pflegeheimen: Gegenwärtige Situation und Entwicklungstendenzen. Friedrich-Ebert-Stiftung
https://www.fes.de/fulltext/asfo/00234004.htm
[23] Todesursachen – Zahl der Todesfälle. Statistisches Bundesamt
https://www.destatis.de/DE/Themen/Gesellschaft-Umwelt/Gesundheit/Todesursachen/todesfaelle.html
[24] Verteilung der häufigsten Todesursachen in Deutschland im Jahr 2018. Statista
[25] Corona-Infektionen (COVID-19) in Deutschland nach Altersgruppe und Geschlecht (Stand: 08. Dezember 2020). Statista
[26] Todesfälle mit Coronavirus (COVID-19) in Deutschland nach Alter und Geschlecht (Stand: 08. Dezember 2020). Statista
[27] Das Coronavirus – So schnell breitet es sich aus. Aber wir können etwas tun!
https://www.linkedin.com/pulse/das-coronavirus-so-schnell-breitet-es-sich-aus-aber-fischer/
https://blog.sumymus.de/das-coronavirus-so-schnell-breitet-es-sich-aus-aber-wir-koennen-etwas-tun
[28] Gefahr Corona Virus – Wie groß ist das Risiko wirklich?
https://www.linkedin.com/pulse/gefahr-corona-virus-wie-gro%C3%9F-ist-die-risiko-wirklich-fischer/
https://blog.sumymus.de/gefahr-corona-virus-wie-gross-ist-das-risiko-wirklich
[29] Das objektiv bewertete Corona Risiko
https://www.linkedin.com/pulse/das-objektiv-bewertete-corona-risiko-hieronymus-fischer/
https://blog.sumymus.de/das-objektiv-bewertete-corona-risiko
[30] Aktuelles zu Corona
https://www.linkedin.com/pulse/aktuelles-zu-corona-hieronymus-fischer/